คำนิยาม
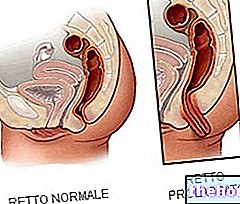
ทวารทวารเป็นอุโมงค์ขนาดเล็กทางพยาธิวิทยาและติดเชื้อที่เชื่อมต่อทวารหนักกับผิวหนังรอบข้าง โดยเฉพาะอย่างยิ่ง ให้คำจำกัดความเช่นนี้ ทวารทวารต้องพัฒนาในตำแหน่งทางกายวิภาคที่แม่นยำ - เรียกว่า "เส้นหวีหรือเส้นบริเวณทวารหนัก" ซึ่งแยกไส้ตรงออกจากทวารหนัก ทวารหนักซึ่งเป็นที่ตั้งของต่อมทวารของต่อมไร้ท่อ
เพื่อให้เข้าใจ: ต่อมทวารหนักคืออะไร?
ต่อมทวาร - เรียกอย่างแม่นยำ ต่อมของ Hermann และ Desfosses ในความทรงจำของผู้ค้นพบ - เป็นโครงสร้างทางกายวิภาคขนาดเล็กที่ตั้งอยู่ตามผนังคลองทวาร ท่อต่อมท่อของพวกเขาหลั่งเนื้อหาของพวกเขาเข้าไปในห้องใต้ดินทางทวารหนั
ทวารทวารเป็นผลสุดท้ายของการติดเชื้อของต่อมเหล่านี้ซึ่งเมื่อมันดำเนินไปจะเสื่อมสภาพเป็นฝี
- กล่าวอีกนัยหนึ่ง ทวารทวารแสดงถึงภาวะแทรกซ้อนทันทีของฝีที่ทวารหนักที่รักษาไม่เพียงพอ
พวกมันก่อตัวอย่างไร
เราได้เห็นแล้วว่าทวารทวารเป็นตัวแทนของผลโดยตรงของ "การติดเชื้อฝี (ฝี) ที่ไม่ได้รับการรักษา
ในการพัฒนาทวาร การติดเชื้อจะต้องเกิดขึ้นในห้องใต้ดิน: เชื้อโรคสามารถเจาะเข้าไปในอุปกรณ์กล้ามเนื้อหูรูดที่ไปถึงห้องใต้ดินของต่อมทวาร
เมื่อต่อมทวารอักเสบ (เช่น เนื่องจากการผ่านของเชื้อโรคออกจากอุจจาระ) ถุงหนองจะก่อตัวขึ้นซึ่งเมื่อแตกออกจะทำให้เกิดทวารทวาร
แต่กระบวนการที่นำไปสู่การก่อตัวของทวารก็อาจแตกต่างกัน: ในบางกรณีอุจจาระตกค้างหรือสารคัดหลั่งเมือกจะถูกปิดกั้นในทวารหนั เกิดจาก "สิ่งขับถ่ายเข้าไปในท่อขับถ่าย ทั้งจากการอุดตันของต่อมน้ำเหลือง
จำไว้ ...
ฝีที่ทวารหนักและทวารทวารเป็นตัวแทนของสองขั้นตอนวิวัฒนาการของโรคเดียวกัน: ฝีจริง ๆ แล้วเป็นภาวะแทรกซ้อนเฉียบพลันของการติดเชื้อในขณะที่ทวารทวารก่อให้เกิดรูปแบบเรื้อรัง
- ไม่มีทวารทวารโดยไม่มีฝี
สาเหตุและปัจจัยเสี่ยง
ทวารสามารถได้รับการสนับสนุนจากปัจจัยต่าง ๆ ปัจจัยเดียวกันกับฝีที่ทวารหนัก:
- แผลที่ทวารหนัก
- โรคลำไส้อักเสบ เช่น โรคโครห์น โรคถุงผนังลำไส้ใหญ่อักเสบ และโรคลำไส้ใหญ่อักเสบชนิดเป็นแผล ประมาณว่า 50% ของผู้ป่วยโรคโครห์นพบช่องทวารทางทวารหนักอย่างน้อยหนึ่งครั้ง
- ระบบภูมิคุ้มกันบกพร่อง: 30% ของผู้ป่วยเอชไอวีพัฒนาช่องทวาร
- มะเร็งทวารหนัก
- วัณโรค
- โรคติดต่อทางเพศสัมพันธ์ (เช่น หนองในเทียมและซิฟิลิส)
- ภาวะแทรกซ้อนของการผ่าตัดลำไส้
เมื่อเทียบกับผู้หญิง ผู้ชายดูเหมือนจะไวต่อช่องทวารมากกว่า นอกจากนี้ สถิติทางการแพทย์ยังแสดงให้เห็นว่าโรคนี้เกิดขึ้นกับอุบัติการณ์มากขึ้นในผู้ชายวัยหนุ่มสาวที่มีอายุระหว่าง 20 ถึง 40 ปี
ประเภทของทวารทวาร
ทวารทวารไม่เหมือนกันทั้งหมด: จำแนกตามโครงสร้างและตำแหน่งเป็นหลัก
ขึ้นอยู่กับโครงสร้าง ได้แก่ :
- ทวารเป็นเส้นตรง: มีช่องทางการสื่อสารเดียว
- กิ่งก้านสาขา: มีการสังเกตช่องเชื่อมต่อหลายช่อง
- ทวารเกือกม้า: เชื่อมต่อหูรูดทวารหนักกับผิวหนังโดยรอบก่อนผ่านทวารหนัก
บนพื้นฐานของตำแหน่งของ canaliculus ที่เป็นรูพรุนนั้นมีการแยกแยะช่อง "สูง" ซึ่งอยู่เหนือเส้นฟันและช่องทวาร "ต่ำ" ซึ่งอยู่ด้านล่าง โดยเฉพาะอย่างยิ่ง ทวารทวารสามารถจำแนกได้หลายวิธี แต่โดยทั่วไปแล้วจะอ้างอิงถึงการจำแนกสวนสาธารณะหรือตามที่เสนอโดย American Gastroenterological Association (AGA)
* กายวิภาคเล็กน้อยที่จะเข้าใจ ...
กล้ามเนื้อหูรูดทวารหนักภายนอกเป็นกล้ามเนื้อลายที่ประกอบด้วยสองมัด:
- มัดใต้ผิวหนัง * ข้ามโดยเส้นใยของเสื้อคลุมยาวตามยาวที่ซับซ้อน
- มัดลึก * ส่วนที่หนาที่สุดของกล้ามเนื้อหูรูดที่ล้อมรอบเยื่อเมือกของคลองทวารและกล้ามเนื้อหูรูดภายใน
ทวารหนัก levator * เป็นกล้ามเนื้อบางและยาวแทน แบ่งออกเป็นสามส่วน: pubococcygeal, puborectal และ ileococcygeal

- ทวารผิวเผิน: ตั้งอยู่ไกล (ด้านล่าง) ไปยังทั้งกล้ามเนื้อหูรูดทวารหนักภายในและกล้ามเนื้อหูรูดภายนอกที่ซับซ้อน (ดังแสดงในรูปที่พวกเขาไม่ข้ามกล้ามเนื้อหูรูดภายในหรือภายนอก)
- ทวารระหว่างกล้ามเนื้อหูรูด: ตั้งอยู่ระหว่างกล้ามเนื้อหูรูดทวารหนักภายในและกล้ามเนื้อหูรูดภายนอกที่ซับซ้อน อาจขยายลงไปถึงผิวหนัง perianal ขึ้นไป (ตาบอด) หรือเปิดเข้าไปในไส้ตรง
- ทวาร transphinteric: พวกเขาผ่านช่องว่างคั่นระหว่างและกล้ามเนื้อหูรูดทวารหนักภายนอก; จากนั้นจะผ่านกล้ามเนื้อหูรูดทั้งภายในและภายนอก
- Suprasphincteric fistulas: ลอดผ่านกล้ามเนื้อหูรูดภายใน ผ่านขึ้นไปรอบกล้ามเนื้อหูรูดภายนอกเหนือกล้ามเนื้อ puborectal แล้วมุ่งหน้าลงสู่กล้ามเนื้อ levator ก่อนเข้าสู่ผิวหนัง
- ทวารภายนอก: พวกเขามีเส้นทางที่เริ่มต้นเหนือกล้ามเนื้อหูรูดทวารหนักภายในและสิ้นสุดในช่องปากผิวหนังภายนอก
อาการและอาการแสดง
สำหรับข้อมูลเพิ่มเติม: อาการทวารทวาร
ภาพทางคลินิกของผู้ป่วยที่ทุกข์ทรมานจากทวารทวารรวมถึงอาการและอาการแสดงที่ค่อนข้างชัดเจน
หากในระยะแรกของโรคผู้ป่วยไม่ทราบถึงการติดเชื้อในระยะเฉียบพลันอาการจะไม่สังเกต ในความเป็นจริง fistulas ทวารหนักทำให้เกิดความรู้สึกไม่พึงประสงค์ของการระคายเคืองคันและบวมในทวารหนักซึ่ง มีแนวโน้มที่จะถูกเน้น ในระหว่างการถ่ายอุจจาระและมักจะมาพร้อมกับการถ่ายอุจจาระ หนอง หรือเมือกเพียงเล็กน้อยแต่ต่อเนื่อง ซึ่งทำให้บริเวณทวารหนักชุ่มชื้น ทำให้เกิดผิวหนังอักเสบและคัน ความเจ็บปวดที่รับรู้อาจไม่สามารถทนต่อการเคลื่อนไหวบางอย่างได้มากจนทำให้ ผู้ป่วยบางรายถึงกับพยายามนั่งบนพื้นแข็ง
ไม่ใช่เรื่องแปลกที่จะเห็นเลือดออกหรือหนองในอุจจาระ บ่อยครั้งที่การสูญเสียวัสดุที่เป็นเซรุ่มหรือหนองจากปากทางทวารหนักก็เกิดขึ้นอย่างอิสระจากการอพยพ (อุจจาระมักมากในกาม) ในผู้ป่วยบางรายที่ได้รับผลกระทบจากทวารทวารยังมีอุณหภูมิร่างกายที่เพิ่มขึ้นอย่างมีนัยสำคัญไม่มากก็น้อย (ไข้ / ไข้ต่ำ)
ในกรณีที่ไม่มีการแทรกแซงทางเภสัชวิทยาหรือการผ่าตัด อาการทั่วไปของทวารทวารสามารถเสื่อมสภาพได้: การอักเสบเรื้อรังที่เกิดจากฝีที่ทวารหนักสามารถเมื่อเวลาผ่านไปจูงใจให้เกิดการพัฒนาของเนื้องอกร้าย
ในผู้ป่วยที่มีภูมิคุ้มกันบกพร่องอย่างร้ายแรง เช่น ผู้ที่ได้รับผลกระทบจากโรคเอดส์ ทวารทวารมีแนวโน้มที่จะเสื่อมสภาพในโรคพังผืดที่เป็นเนื้อตายของ Fournier ซึ่งจะขยายไปถึงอวัยวะเพศและขาหนีบ
การวินิจฉัย
การตรวจ proctological เป็นสิ่งจำเป็นในการตรวจสอบความสงสัยของทวารทวาร หลังจากวิเคราะห์อาการที่รายงานโดยผู้ป่วยแล้ว แพทย์จะดำเนินการตรวจร่างกาย ซึ่งสามารถทำได้ภายใต้การดมยาสลบ
แม้ว่าการตรวจหาทวารทวารจะค่อนข้างง่าย แต่น่าเสียดายที่การระบุเส้นทางที่แม่นยำนั้นค่อนข้างซับซ้อน มาก "คือบ่อยครั้งมากที่สามารถระบุเส้นทางที่เป็นรูพรุนทั้งหมดได้ในระหว่างการผ่าตัดเท่านั้น
โดยทั่วไปแล้ว การวินิจฉัยประกอบด้วยอัลตราซาวนด์ endoanal ที่อ่อนโยน (ดำเนินการด้วยหัววัดแบบหมุนพิเศษที่สามารถระบุเส้นทางคลองได้มากที่สุด) ที่นี่แพทย์จะประเมิน:
- แดงและบวมเฉพาะที่
- อาจเสียเลือด
- มีหนองไหลระหว่างตรวจทางทวารหนัก
- รอยแผลเป็นจากการผ่าตัด
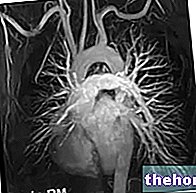
เมื่อทวารทวารซับซ้อนมากและแตกแขนง มักต้องใช้ MRI ทางช่องท้อง
การรักษา
การรักษาทางการแพทย์ของฝีเย็บรวมถึงยาปฏิชีวนะ ยากดภูมิคุ้มกัน และสารกระตุ้นภูมิคุ้มกัน โดยทั่วไป ประสิทธิภาพการรักษาของยาเหล่านี้ค่อนข้างแย่ เนื่องจากมีอาการกำเริบบ่อยครั้งเมื่อเลิกใช้ยา ในทางกลับกัน การรักษาที่เป็นระบบ (ดู: Remicade) หรือการบำบัดด้วยภูมิคุ้มกันเฉพาะที่ด้วยสารต่อต้าน TNFα ดูเหมือนว่าจะกระตุ้นให้การรักษาช่องทวารหนักอย่างรวดเร็วและเสถียรซึ่งทำให้เกิดโรค Crohn ในผู้ป่วยจำนวนมาก
แนวโน้มที่ไม่ค่อยมีการถดถอยที่ชัดเจนไม่ว่าจะเกิดขึ้นเองหรือเกิดจากยา ทวารทวารกระตุ้นให้แพทย์ส่งผู้ป่วยเข้ารับการผ่าตัดที่ละเอียดอ่อน กลยุทธ์การกำจัดช่องทวารมีมากมายและหลากหลาย: ดังนั้น จะขึ้นอยู่กับแพทย์ในการพิจารณาว่าจะปฏิบัติอย่างไร โดยพิจารณาจากโครงสร้างและความยาวของช่องทวาร เป้าหมายสูงสุดของการแทรกแซงเหล่านี้คือการกำจัดกระบวนการหนองออกอย่างถาวรโดยไม่กระทบต่อความคงอยู่ทางทวารหนักของผู้ป่วย
การศึกษาเชิงลึก: ประเภทหลักของการแทรกแซง
การแทรกแซงที่รุกราน
- Fistulotomy: โดยทั่วไปสงวนไว้สำหรับผู้ป่วยที่มีทวารง่าย การแทรกแซงนี้ประกอบด้วยการแบนคานาลิคูลัสตามตัวอักษร ขั้นตอนไม่เป็นภาระกับความเสี่ยงที่สำคัญของภาวะกลั้นไม่ได้
- Fistulectomy: เกี่ยวข้องกับการผ่าทวารทั้งหมดและส่วนย่อยของเนื้อเยื่อที่มีสุขภาพดีโดยรอบ
- Seton: เป็นเกลียวขนาดใหญ่ (หลอด) สอดเข้าไปในช่องทวารและรวมเข้าด้วยกันที่ปลายทั้งสองด้านนอกร่างกาย seton มีข้อดีสองประการ: ประการแรกคือการระบายน้ำอย่างต่อเนื่องของวัสดุที่อยู่ในอุโมงค์ที่มีช่องแคบ ( เช่น เป็นหนอง) ซึ่งไหลออกสู่ภายนอกป้องกันการพัฒนาของภาวะแทรกซ้อนและทำให้การผ่าตัดในภายหลังง่ายขึ้น ข้อดีข้อที่สองเกี่ยวข้องกับความเป็นไปได้ในการดึงยางยืดเป็นระยะเพื่อผ่าเนื้อเยื่อของกล้ามเนื้ออย่างช้าๆ (ELASTODIERESIS หรือ SLOW SECTION) โดยจะตัดส่วนใหม่เมื่อรอยโรคก่อนหน้านี้หาย การทำเช่นนี้จะหลีกเลี่ยงบาดแผลที่สะอาดและเสี่ยงต่อการกลั้นปัสสาวะไม่อยู่
- Fistulectomy สองขั้นตอน ตามคำกล่าวนี้ การผ่าตัดจะดำเนินการสองครั้งเพื่อลดความเสี่ยงของภาวะแทรกซ้อน เช่น ความเสียหายต่อกล้ามเนื้อหูรูดทางทวารหนักและภาวะกลั้นอุจจาระไม่อยู่ มันถูกระบุไว้ในการรักษาทวารที่ซับซ้อน transphinteric และ supraspheric ซึ่งเกี่ยวข้องกับกล้ามเนื้อทวารหนักด้วย ในระยะแรกเกี่ยวข้องกับการวางตำแหน่งของเซตอนซึ่งถูกดึงเป็นระยะเพื่อผ่าเนื้อเยื่อของกล้ามเนื้ออย่างช้าๆ (ELASTODIERESIS หรือ SLOW SECTION) การรักษาด้วยเซตันใช้เวลาสองสามเดือนและเห็นได้ชัดว่าผู้ป่วยไม่ค่อยพอใจ โดยการเกร็งที่เซตัน ปากที่มีรูพรุนจะถูกลดระดับลงมากขึ้นเรื่อยๆ ทำให้การผ่าตัดทำรูทวารหรือการทำรูทวารในทันทีที่ส่วนของระนาบของกล้ามเนื้อ (ทำก่อนหน้านี้โดยใช้เซตัน) ทำให้เกิดแผลเป็น
- พนังต่อมไร้ท่อ: ประกอบด้วยการสร้างใหม่ของเยื่อเมือก, submucosa และบางครั้งเสื้อคลุมของกล้ามเนื้อวงกลม, ได้มาจากการใช้แผ่นพับที่มีเส้นเลือดขอดของเยื่อบุทวารหนัก (นำมาจากไส้ตรงที่วางอยู่) ในช่องเปิดภายในของช่องทวาร ขั้นตอนนี้ความน่าจะเป็นของภาวะกลั้นไม่ได้คือ 35%
การรักษาที่เป็นนวัตกรรมใหม่และการบุกรุกน้อยที่สุดที่ช่วยขจัดภาวะแทรกซ้อนหลังการผ่าตัด เช่น ภาวะกลั้นอุจจาระไม่อยู่ (ซึ่งเกิดขึ้นในประมาณ 10-30% ของกรณีทั้งหมด)
- ปิดทวารด้วยกาวไฟบริน การผ่าตัดมีอัตราการรักษาที่พอประมาณ อยู่ที่ 20-60% มันเกี่ยวข้องกับการฉีดเข้าไปในอุโมงค์ที่มีรูพรุนซึ่งได้รับการทำความสะอาดก่อนหน้านี้ (debriding) ของส่วนผสมที่ละลายน้ำได้เพื่อปิดผนึกเช่นเดียวกับกาว ข้อดีดังกล่าวเชื่อมโยงกับการบุกรุกเพียงเล็กน้อยของการแทรกแซง ซึ่งจะยกเลิกภาวะแทรกซ้อนหลายอย่างตามแบบฉบับของการแทรกแซงแบบเดิม (รวมถึงภาวะกลั้นไม่ได้) และทำให้มั่นใจได้ว่าจะกลับสู่กิจกรรมปกติได้รวดเร็วยิ่งขึ้น อย่างไรก็ตาม ความเสี่ยงต่อการเกิดซ้ำยังคงสูง โดยมีอัตราความสำเร็จในการรักษาทวารทวารขั้นสุดท้ายในระดับที่ต่ำ
- ปิดทวารด้วยปลั๊กยา ทนต่อการติดเชื้อและเฉื่อย (ไม่สร้างปฏิกิริยาจากสิ่งแปลกปลอม) การรักษาที่มีการบุกรุกน้อยกว่าการทำศัลยกรรมแบบดั้งเดิมเหล่านี้ทำได้โดยการใส่ "ที่เสียบทวาร" แบบพิเศษ (ทวารปลั๊ก) เข้าไปในช่องทวารซึ่งเป็นประโยชน์ต่อการสร้างเนื้อเยื่อใหม่และจากนั้นร่างกายจะดูดซึมกลับคืนมาเองตามธรรมชาติ นอกจากนี้ ในกรณีนี้หลังการผ่าตัด ภาวะแทรกซ้อนเกือบจะเป็นศูนย์ รวมทั้งความเสี่ยงของการกลั้นปัสสาวะไม่อยู่ อัตราความสำเร็จในการรักษาอยู่ในเกณฑ์ดี (40-80%) แต่ยังคงมีความเสี่ยงที่จะเป็นซ้ำ
- เทคนิค LIFT (ligation of inter sphincteric fistula tract): ขั้นตอนการผ่าตัดที่เป็นนวัตกรรมใหม่ซึ่งยึดตามการปิดของรูทวารภายในอย่างปลอดภัย (ผ่านช่องว่างระหว่างกล้ามเนื้อหูรูดและไม่ใช่ทาง endorectal) และการกำจัดเนื้อเยื่อ cryptoglandular ที่ติดเชื้อร่วมกัน (สาเหตุของริดสีดวงทวาร) เป็นเทคนิคที่มีการบุกรุกน้อยที่สุดปลอดภัยมีประสิทธิภาพและราคาไม่แพงโดยมีอัตราความสำเร็จที่ดีและมีความเสี่ยงต่ำที่จะเกิดซ้ำ
- VAAFT (Video Assisted Anal Fistula Treatment): ใช้เครื่องมือวินิจฉัยขั้นสูง (Fistuloscope ผ่าตัด) ที่ช่วยให้มองเห็นเส้นทางที่เป็นรูจากด้านในได้โดยตรง และยังเน้นให้เห็นถึงภาวะแทรกซ้อนในท้องถิ่นอีกด้วย นอกจากการมองเห็น อุปกรณ์นี้ยังช่วยให้คุณ เพื่อทำความสะอาดและรักษาทวารตัวเองจากภายในตามขั้นตอนการดำเนินงานบนจอภาพทีละขั้นตอน นอกจากนี้ การดำเนินการเกี่ยวข้องกับการปิดอย่างแน่นหนาของปากภายในของทวาร transanal สิ่งสำคัญที่จะหลีกเลี่ยงทางเดินของอุจจาระในทวาร . เทคนิคนี้มีการระบุโดยเฉพาะสำหรับการรักษา fistulas perianal ที่ซับซ้อน โดยการรักษาทวารจากภายในความเสี่ยงที่จะทำให้เกิดความเสียหายต่อกล้ามเนื้อหูรูดจะถูกกำจัด; ในกรณีนี้ความเสี่ยงของภาวะกลั้นปัสสาวะไม่อยู่หลังผ่าตัดจะหมดไป
ผู้ป่วยส่วนใหญ่จะได้รับการผ่าตัดในโรงพยาบาลกลางวันซึ่งหมายความว่าเขาสามารถกลับบ้านได้ในวันเดียวกันของการผ่าตัด อย่างไรก็ตาม สำหรับ fistulas ที่ซับซ้อนมากขึ้น ผู้ป่วยสามารถถูกนำตัวส่งโรงพยาบาลเป็นเวลาสองวันหรือมากกว่า
หลังการแทรกแซง
หลังการผ่าตัด การรับรู้ความเจ็บปวดเล็กน้อยจะต้องถือเป็นภาวะปกติอย่างแท้จริง การสูญเสียเลือดยังเป็นความเสี่ยงหลังการผ่าตัดในระดับหนึ่งอีกด้วย หลังจากการผ่าตัดทวารทวาร ความเจ็บปวดสามารถควบคุมได้โดยการใช้ยาแก้ปวด ซึ่งแพทย์จะต้องกำหนดขนาดยาเสมอ
นอกจากนี้ เพื่อลดความเจ็บปวด ผู้ป่วยสามารถประคบน้ำอุ่นอย่างอ่อนโยน (อ่างซิตซ์) ในบริเวณที่มีการแทรกแซง เพื่ออำนวยความสะดวกในการอพยพ แพทย์อาจสั่งยาระบายหรือยาลดอุจจาระ
การรับประทานยาปฏิชีวนะที่เป็นไปได้ (ขึ้นอยู่กับใบสั่งแพทย์) ที่ต้องรับประทานสามารถป้องกันการติดเชื้อหลังการผ่าตัดได้
ความเสี่ยงที่สำคัญที่เกี่ยวข้องกับการผ่าตัดทวารทวารคือ:
- การติดเชื้อ
- ภาวะกลั้นอุจจาระไม่อยู่
- ทวารกำเริบ
แนวทางที่พึงประสงค์คือหลีกเลี่ยงกรณีหมายเลข 2 ให้มากที่สุด กล่าวคือ เราพยายามป้องกันภาวะกล้ามเนื้อหูรูดโดยการใช้เทคนิคการบุกรุกน้อยที่สุด (หากเป็นไปได้) แม้ว่าจะส่งผลเสียต่ออัตราความสำเร็จ (ต่ำกว่า) และ (สูงกว่า) ความเสี่ยงของการกำเริบเมื่อเทียบกับเทคนิคการผ่าตัดแบบดั้งเดิม อย่างไรก็ตาม วิธีการดังกล่าวมักทำให้ต้นทุนด้านสุขภาพสูงขึ้น ซึ่งไม่ใช่ปัญหาเล็กน้อยหากเราพิจารณาสถานการณ์ทางเศรษฐกิจและสังคมของประเทศในปัจจุบัน
ความเสี่ยงหลังการผ่าตัดสามารถป้องกันได้บางส่วนโดยให้ความสนใจเป็นพิเศษกับสุขอนามัยของบาดแผลและให้ความเคารพในการพักผ่อนอย่างแท้จริง ด้วยวิธีนี้ แผลจะป้องกันไม่ให้เกิดการติดเชื้อและทวารทวารไม่เกิดซ้ำ