สารออกฤทธิ์: Pravastatin (เกลือโซเดียม Pravastatin)
APLACTIN 20 มก. เม็ด
APLACTIN 40 มก. เม็ด
เหตุใดจึงใช้ Aplactin มีไว้เพื่ออะไร?
APLACTIN ประกอบด้วย pravastatin ซึ่งเป็นสารที่อยู่ในกลุ่มของ statin ยาที่สามารถลดระดับไขมันและคอเลสเตอรอลในเลือดได้ การกระทำนี้เกิดขึ้นได้โดยการปิดกั้นของเอนไซม์ที่สำคัญในการสังเคราะห์คอเลสเตอรอลที่เรียกว่า HMG-CoA reductase
APLACTIN ระบุไว้ในผู้ใหญ่ในกรณีต่อไปนี้:
- ไขมันในเลือดสูง (คอเลสเตอรอลส่วนเกินในเลือด)
การรักษาภาวะโคเลสเตอรอลในเลือดสูง (ในครอบครัว) ระดับปฐมภูมิหรือภาวะไขมันในเลือดผิดปกติแบบผสม (การเปลี่ยนแปลงของปริมาณไขมันในเลือด) เป็นส่วนเสริมในการรับประทานอาหาร เมื่อการตอบสนองต่ออาหารหรือการรักษาอื่นๆ ที่ไม่ใช่ยา (เช่น การออกกำลังกายหรือการลดน้ำหนัก) ไม่เพียงพอ
- การป้องกันเบื้องต้น
ลดอัตราการตายและความถี่ของโรคหัวใจและหลอดเลือด (ส่งผลต่อหัวใจและ/หรือหลอดเลือด) ในผู้ป่วยที่มีภาวะไขมันในเลือดสูงในระดับปานกลางถึงรุนแรง และมีความเสี่ยงสูงต่อการเกิดโรคหัวใจและหลอดเลือดครั้งแรก (หัวใจวาย, โรคหลอดเลือดสมอง) นอกเหนือจากการรับประทานอาหาร
- การป้องกันรอง
ลดอัตราการเสียชีวิตและความถี่ของโรคหัวใจและหลอดเลือดในผู้ป่วยที่มีประวัติกล้ามเนื้อหัวใจตาย (การตายของเนื้อเยื่อหัวใจส่วนหนึ่งเกิดจากการปิดของหลอดเลือดที่นำเลือดไปเลี้ยงหัวใจ) หรือโรคหลอดเลือดหัวใจตีบที่ไม่คงที่ (เจ็บหน้าอก เนื่องจากการไหลเวียนของเลือดและออกซิเจนไปยังหัวใจลดลงชั่วคราว) และผู้ที่มีระดับคอเลสเตอรอลปกติหรือสูง นอกเหนือไปจากการแก้ไขปัจจัยเสี่ยงอื่นๆ
- หลังปลูกถ่าย
ภาวะไขมันในเลือดสูงลดลง (ระดับไขมันในเลือดเพิ่มขึ้น) หลังการปลูกถ่ายในผู้ป่วยที่ได้รับการบำบัดด้วยภูมิคุ้มกัน (การรักษาเพื่อหลีกเลี่ยงการปฏิเสธอวัยวะที่ปลูกถ่าย) หลังการปลูกถ่ายอวัยวะที่เป็นของแข็ง (เช่น ตับ ตับอ่อน ไต) (ดูหัวข้อ 3 "วิธีการใช้ APLACTIN " และ "ยาอื่นๆ และ APLACTIN")
ข้อห้าม เมื่อไม่ควรใช้ Aplactin
ห้ามใช้ APLACTIN
- หากคุณแพ้ยาปราวาสแตตินหรือส่วนประกอบอื่นๆ ของยานี้ (ระบุไว้ในหัวข้อที่ 6)
- หากคุณมีโรคตับ (โรคตับ) และหากคุณมีระดับ transaminases ในเลือดเพิ่มขึ้นอย่างเห็นได้ชัดและยาวนาน (เอนไซม์ที่บ่งบอกถึงการทำงานของตับ) ซึ่งเกินขีดจำกัดสูงสุดที่อนุญาต 3 เท่า (ดู "คำเตือนและข้อควรระวัง") .
- หากคุณกำลังตั้งครรภ์หรือให้นมบุตร (ดู "การตั้งครรภ์และให้นมบุตร")
ข้อควรระวังในการใช้งาน สิ่งที่คุณต้องรู้ก่อนใช้ Aplactin
พูดคุยกับแพทย์หรือเภสัชกรของคุณก่อนรับประทาน APLACTIN
ก่อนเริ่มการรักษาด้วย APLACTIN แจ้งให้แพทย์ทราบ:
- หากคุณประสบภาวะไตวาย (การทำงานของไตบกพร่อง);
- หากคุณมีภาวะไทรอยด์ทำงานต่ำ (การทำงานของต่อมไทรอยด์ลดลง);
- หากคุณเคยมีปัญหาเกี่ยวกับความเป็นพิษของกล้ามเนื้อจาก 'การใช้สแตตินและไฟเบรต (ดู' ยาอื่นและ APLACTIN ') หรือยาลดคอเลสเตอรอลชนิดอื่น เช่น กรดนิโคตินิก (ไนอาซิน)
- หากคุณหรือคนในครอบครัวมีความผิดปกติของกล้ามเนื้อทางพันธุกรรม
- หากคุณเป็นโรคพิษสุราเรื้อรัง (การพึ่งพาแอลกอฮอล์);
- หากคุณอายุมากกว่า 70 ปี โดยเฉพาะอย่างยิ่งหากคุณมีปัจจัยอื่นๆ ที่อาจส่งผลต่อความผิดปกติของกล้ามเนื้อ
- หากคุณกำลังรับประทานหรือรับประทานยาที่เรียกว่ากรดฟูซิดิก (fusidic acid) ภายใน 7 วันที่ผ่านมา (ใช้รักษาการติดเชื้อแบคทีเรีย) ทางปากหรือโดยการฉีด การรวมกันของกรดฟูซิดิกกับ APLACTIN อาจทำให้เกิดปัญหากล้ามเนื้ออย่างรุนแรง (rhabdomyolysis)
ในกรณีเหล่านี้ แพทย์จะต้องทำการตรวจเลือดเพื่อประเมินระดับครีเอทีนไคเนส (CK) ก่อนเริ่มการรักษา
แจ้งให้แพทย์ทราบทันที หากคุณพบอาการ เช่น ปวด ตึงเครียด อ่อนแรง หรือตะคริวที่ไม่ทราบลักษณะระหว่างการรักษา เนื่องจากจำเป็นต้องตรวจเลือดเพื่อประเมินระดับครีเอทีนไคเนส (CK) หรืออาจจำเป็นต้องหยุดการรักษา ยานี้อาจทำให้เกิดปัญหาของกล้ามเนื้อ เช่น ปวดกล้ามเนื้อ (ปวดกล้ามเนื้อ) โรคกล้ามเนื้อ (โรคที่ส่งผลต่อกล้ามเนื้อ) Rhabdomyolysis (โรคที่มีลักษณะเป็นแผลที่เส้นใยกล้ามเนื้อ) และอาจถึงแก่ชีวิตได้ อาจเกิดขึ้นน้อยมาก ซึ่งอาจเกี่ยวข้องกับภาวะไตวายทุติยภูมิ (การเปลี่ยนแปลงของ การทำงานของไตที่เกิดจากโรคอื่น ๆ )
นอกจากนี้ แจ้งแพทย์หรือเภสัชกรของคุณหากคุณมีกล้ามเนื้ออ่อนแรงตลอดเวลา อาจจำเป็นต้องมีการทดสอบและยาเพิ่มเติมเพื่อวินิจฉัยและรักษาสภาพนี้
หยุดใช้ยานี้และไปพบแพทย์หากคุณพบอาการใดๆ ต่อไปนี้ โดยเฉพาะอย่างยิ่งหากคุณได้รับการรักษาด้วยยานี้เป็นเวลานาน เนื่องจากโรคปอดคั่นระหว่างหน้า (ปัญหาปอด) สามารถเกิดขึ้นได้:
- หายใจลำบาก (หายใจลำบาก);
- ไอแห้ง
- เหน็ดเหนื่อยเมื่อยล้า;
- การลดน้ำหนักและมีไข้.
ในขณะที่คุณรับการรักษาด้วยยานี้ แพทย์ของคุณจะตรวจสอบระดับของเอนไซม์ที่ผลิตโดยตับ (AST และ ALT) และจะบอกให้คุณหยุดใช้ APLACTIN หากระดับนั้นสูงกว่าปกติถึงสามเท่าและสม่ำเสมอ
แจ้งให้แพทย์ประจำตัวของคุณทราบ หากคุณเคยเป็นโรคตับ (โรคตับ) มาก่อนหรือหากคุณดื่มแอลกอฮอล์เป็นประจำ ในกรณีนี้ควรใช้ความระมัดระวังเป็นพิเศษ
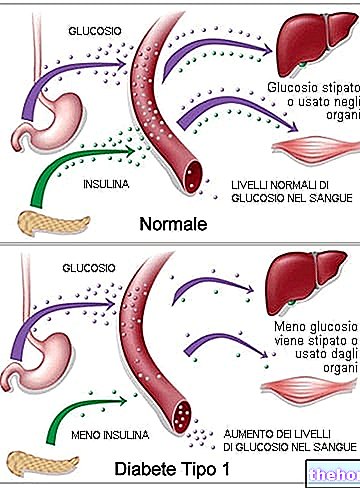
ในระหว่างการรักษาด้วยยานี้ ระดับน้ำตาลในเลือด (ความเข้มข้นของน้ำตาลในเลือด) อาจเพิ่มขึ้น และในผู้ป่วยบางรายที่มีความเสี่ยงสูงที่จะเป็นโรคเบาหวาน อาจทำให้ระดับน้ำตาลในเลือดสูงขึ้น (ภาวะน้ำตาลในเลือดสูง) มากเกินไปจนต้องรักษาด้วยยาต้านเบาหวาน
แพทย์ของคุณจะติดตามคุณอย่างใกล้ชิดหากคุณมีระดับน้ำตาลในเลือดสูง ไตรกลีเซอไรด์ (ไขมัน) และความดันโลหิตสูง
APLACTIN ไม่เหมาะเมื่อไขมันในเลือดสูงเกิดจากระดับ HDL คอเลสเตอรอลสูง
เด็กและวัยรุ่น
ไม่แนะนำให้ใช้ APLACTIN ในผู้ป่วยที่อายุต่ำกว่า 18 ปี
ปฏิกิริยา ยาหรืออาหารชนิดใดที่สามารถเปลี่ยนผลของ Aplactin
แจ้งให้แพทย์หรือเภสัชกรทราบ หากคุณกำลังรับประทาน เพิ่งกำลังรับประทาน หรืออาจกำลังใช้ยาอื่นอยู่
แจ้งแพทย์หากคุณกำลังใช้ยาที่เรียกว่าไฟเบรต (เช่น เจมไฟโบรซิล, ฟีโนไฟเบรต) และใช้เพื่อลดปริมาณไขมัน (คอเลสเตอรอล) ในเลือด ไม่แนะนำให้ใช้ร่วมกับ APLACTIN เนื่องจากอาจเพิ่มความเสี่ยงของปัญหากล้ามเนื้อ (ดู "คำเตือนและข้อควรระวัง") แพทย์ของคุณจะทำการทดสอบเฉพาะ (การควบคุม creatine kinase, ระดับ CK)
ใช้ยานี้อย่างระมัดระวังและปรึกษาแพทย์หากคุณกำลังใช้ยาต่อไปนี้:
- Colestyramine หรือ Colestipol (ยาที่ใช้ลดระดับคอเลสเตอรอลในเลือด) เมื่อรับประทาน APLACTIN ร่วมกับยาเหล่านี้ อาจลดผลการรักษา ควรใช้ APLACTIN 1 ชั่วโมงก่อนหรือ 4 ชั่วโมงหลัง cholestyramine หรือ 1 ชั่วโมงก่อน colestipol เพื่อไม่ให้ยา pravastatin ลดลง (ดูหัวข้อ 3 "วิธีใช้ APLACTIN");
- ไซโคลสปอริน. การบริโภค cyclosporine พร้อมกัน (ยาที่ใช้เพื่อป้องกันปฏิกิริยาการปฏิเสธหลังการปลูกถ่ายอวัยวะ) และ APLACTIN จะเพิ่มการได้รับยาของร่างกายประมาณ 4 เท่าหรือมากกว่านั้น
- Erythromycin และ clarithromycin (ยาปฏิชีวนะ) ยาเหล่านี้อาจทำให้ความเข้มข้นของปราวาสแตตินในเลือดเพิ่มขึ้น
หากคุณกำลังใช้ยาที่ใช้รักษาและป้องกันลิ่มเลือดที่เรียกว่า "ตัวต้านวิตามินเค" โปรดแจ้งให้แพทย์ทราบก่อนใช้ยา APLACTIN เนื่องจากการใช้วิตามินเคคู่อริร่วมกับ APLACTIN อาจทำให้ผลการทดสอบเปลี่ยนไป เลือดที่ใช้ติดตามการรักษา คู่อริของวิตามินเค
หากคุณต้องการใช้กรดฟูซิดิกในช่องปากเพื่อรักษาการติดเชื้อแบคทีเรีย คุณควรหยุดใช้ยานี้ชั่วคราว แพทย์จะแจ้งให้คุณทราบเมื่อคุณสามารถกลับมารักษาด้วย APLACTIN ได้ การใช้ APLACTIN ร่วมกับกรดฟูซิดิกอาจไม่ค่อยทำให้กล้ามเนื้ออ่อนแรง แสบร้อน หรือเจ็บปวด (rhabdomyolysis) สำหรับข้อมูลเพิ่มเติมเกี่ยวกับ rhabdomyolysis โปรดดูหัวข้อที่ 4 "ผลข้างเคียงที่เป็นไปได้"
คำเตือน สิ่งสำคัญคือต้องรู้ว่า:
การตั้งครรภ์ ให้นมบุตร และภาวะเจริญพันธุ์
การตั้งครรภ์
อย่าใช้ APLACTIN ระหว่างตั้งครรภ์ (ดู "อย่าใช้ APLACTIN")
หากในระหว่างการรักษาด้วย APLACTIN คุณพบว่าคุณกำลังตั้งครรภ์หรือกำลังวางแผนที่จะตั้งครรภ์ โปรดแจ้งให้แพทย์ทราบทันทีและหยุดการรักษาเนื่องจากอาจมีความเสี่ยงต่อทารกในครรภ์
เวลาให้อาหาร
ห้ามใช้ยา APLACTIN ขณะให้นมลูก เนื่องจาก Pravastatin จำนวนเล็กน้อยจะถูกขับออกมาทางน้ำนมแม่ (ดู "อย่าใช้ APLACTIN")
การขับรถและการใช้เครื่องจักร
APLACTIN ไม่มีหรือมีอิทธิพลเล็กน้อยต่อความสามารถในการขับหรือใช้เครื่องจักร อย่างไรก็ตาม คุณอาจรู้สึกวิงเวียนหลังจากรับประทาน APLACTIN หากเกิดเหตุการณ์นี้กับคุณ ให้หลีกเลี่ยงการขับรถหรือใช้เครื่องจักร
APLACTIN มีแลคโตส
หากคุณได้รับแจ้งจากแพทย์ว่าคุณ "แพ้น้ำตาลบางชนิด โปรดติดต่อแพทย์ก่อนใช้ยานี้
ปริมาณ วิธีการ และระยะเวลาในการบริหาร วิธีใช้ Aplactin: Posology
ใช้ยานี้ตามที่แพทย์หรือเภสัชกรบอกเสมอ หากมีข้อสงสัย ควรปรึกษาแพทย์หรือเภสัชกร
ก่อนเริ่มการรักษาด้วย APLACTIN แพทย์จะตัดสาเหตุรองของภาวะไขมันในเลือดสูง (เช่น hypothyroidism, เบาหวาน, การบริโภคไขมันมากเกินไปกับอาหาร)
ก่อนและระหว่างการรักษาด้วย APLACTIN คุณต้องปฏิบัติตามอาหารเพื่อลดระดับไขมันในเลือด (อาหารลดไขมันมาตรฐาน) รับประทาน APLACTIN ทางปากวันละครั้ง โดยเฉพาะอย่างยิ่งในตอนเย็น โดยมีหรือไม่มีอาหาร
ระยะเวลาในการรักษาแตกต่างกันไปตามใบสั่งแพทย์
ปริมาณที่แนะนำแตกต่างกันไปในกรณีต่อไปนี้:
- ในการรักษาภาวะโคเลสเตอรอลในเลือดสูง (ระดับไขมันในเลือดสูง) คือ 10-40 มก. วันละครั้ง การตอบสนองจะเกิดขึ้นภายในหนึ่งสัปดาห์และมีผลเต็มที่ภายในสี่สัปดาห์ แพทย์ของคุณจะตรวจระดับไขมันในเลือดของคุณและปรับขนาดยาตามผลการทดสอบ ปริมาณสูงสุดต่อวันคือ 40 มก.
- ในการป้องกันโรคหัวใจและหลอดเลือด (ป้องกันโรคหัวใจ) คือ 40 มก. ต่อวัน
- ในการรักษาหลังการปลูกถ่ายอวัยวะ ปริมาณเริ่มต้นที่แนะนำคือ 20 มก. ต่อวัน หากคุณได้รับการรักษาด้วยยาเฉพาะ (การบำบัดด้วยภูมิคุ้มกัน) แพทย์ของคุณจะปรับขนาดยาของคุณได้สูงสุด 40 มก. ต่อวัน
ใช้ในเด็กและวัยรุ่น
ไม่แนะนำให้ใช้ APLACTIN
ใช้ในผู้สูงอายุ
การปรับขนาดยาไม่จำเป็นในผู้สูงอายุ เว้นแต่จะมีปัจจัยเสี่ยง (ดู "คำเตือนและข้อควรระวัง")
ใช้ในผู้ป่วยไตหรือตับไม่เพียงพอ (ปัญหาไตหรือตับ)
หากคุณมีภาวะไตวายในระดับปานกลางหรือรุนแรงหรือมีภาวะตับไม่เพียงพอ ปริมาณที่แนะนำเริ่มต้นคือ 10 มก. ต่อวัน แพทย์ของคุณจะปรับปริมาณตามระดับไขมันของคุณ
การรักษาพร้อมกันกับยาอื่น ๆ
หากคุณกำลังใช้เรซิน เช่น ยาจับกรดน้ำดี (เช่น cholestyramine และ colestipol) ในเวลาเดียวกัน ให้ทาน APLACTIN ก่อน 1 ชั่วโมงหรืออย่างน้อย 4 ชั่วโมงหลังเรซิน (ดู" ยาอื่นและ APLACTIN ")
หากคุณกำลังใช้ cyclosporine (ยาที่ใช้ในการปลูกถ่ายอวัยวะ) โดยมีหรือไม่มียากดภูมิคุ้มกันอื่น ๆ ปริมาณที่แนะนำเริ่มต้นของ APLACTIN คือ 20 มก. ต่อวัน
การเพิ่มขนาดยาเป็น 40 มก. ควรทำด้วยความระมัดระวังและอยู่ภายใต้การดูแลของแพทย์ (ดู "ยาอื่นและ APLACTIN")
ยาเกินขนาด จะทำอย่างไรถ้าคุณได้รับ Aplactin มากเกินไป
ในกรณีที่กลืนกิน / รับประทานยา APLACTIN เกินขนาดโดยไม่ได้ตั้งใจ ให้แจ้งแพทย์ทันทีหรือไปโรงพยาบาลที่ใกล้ที่สุด
หากคุณมีคำถามเพิ่มเติมเกี่ยวกับการใช้ยานี้ ให้สอบถามแพทย์หรือเภสัชกรของคุณ
ผลข้างเคียง ผลข้างเคียงของ Aplactin คืออะไร?
เช่นเดียวกับยาอื่นๆ ยานี้อาจทำให้เกิดผลข้างเคียงได้ แม้ว่าจะไม่ใช่ทุกคนที่ได้รับก็ตาม
ผลข้างเคียงที่สำคัญ:
- ปวดกล้ามเนื้อ (ปวดกล้ามเนื้อ), ปวดข้อ (ปวดข้อ), ปวดกล้ามเนื้อ, กล้ามเนื้ออ่อนแรง, สารในระดับสูงที่ผลิตโดยกล้ามเนื้อ (creatine kinase, CK);
- เพิ่มระดับของเอนไซม์ตับ (เซรั่ม transaminases)
มีรายงานผลกระทบที่ไม่พึงประสงค์ต่อไปนี้ในระหว่างการทดลองทางคลินิกและการทำการตลาดของ APLACTIN:
ผลข้างเคียงที่ไม่ธรรมดา (อาจส่งผลกระทบถึง 1 ใน 100 คน)
- เวียนศีรษะ, ปวดหัว (ปวดหัว);
- รบกวนการนอนหลับรวมทั้งนอนไม่หลับและฝันร้าย;
- การรบกวนการมองเห็นรวมถึงการมองเห็นไม่ชัดและการมองเห็นสองครั้ง
- ความผิดปกติของระบบย่อยอาหารและการเผาไหม้, ปวดท้อง, คลื่นไส้, อาเจียน, ท้องผูก, ท้องร่วง, ท้องอืด;
- อาการคัน ผื่น ลมพิษ หนังศีรษะและผมเปลี่ยนแปลง รวมทั้งผมร่วง
- ปัสสาวะลำบาก (ปัสสาวะลำบาก) ปัสสาวะบ่อย (pollakiuria) บ่อยครั้งและกระตุ้นให้ปัสสาวะซ้ำ ๆ ในช่วงที่เหลือของคืน (nocturia);
- ความผิดปกติทางเพศ
- ความเหนื่อยล้า.
ผลข้างเคียงที่หายากมาก (อาจส่งผลกระทบมากถึง 1 ใน 10,000 ผู้ป่วย)
- polyneuropathy ต่อพ่วง (โรคที่มีผลต่อเส้นประสาทหลายเส้น) โดยเฉพาะอย่างยิ่งกับการรักษาเป็นเวลานานและการระงับความรู้สึก (ความไวลดลงของส่วนใดส่วนหนึ่งของร่างกาย);
- ปฏิกิริยาภูมิไวเกินเช่น anaphylaxis, angioedema, lupus erythematosus-like syndrome;
- ตับอ่อนอักเสบ (การอักเสบของตับอ่อน)
- โรคดีซ่าน (ผิวเหลือง), โรคตับอักเสบ (การอักเสบของตับ) และเนื้อร้ายตับวายเฉียบพลัน;
- rhabdomyolysis (โรคที่เกิดจากความเสียหายต่อเส้นใยกล้ามเนื้อ) ซึ่งอาจเกี่ยวข้องกับภาวะไตวายเฉียบพลันรองจาก myoglobinuria (มี myoglobin ในปัสสาวะ) และผงาด (ความผิดปกติของกล้ามเนื้อ) (ดู "คำเตือนและข้อควรระวัง")
ผลข้างเคียงที่แยกออกมา
- ความผิดปกติของเส้นเอ็น บางครั้งซับซ้อนจากการแตก
ผลกระทบที่ไม่พึงประสงค์ของความถี่ที่ไม่รู้จัก (ความถี่ที่ไม่สามารถหาได้จากข้อมูลที่มีอยู่)
- กล้ามเนื้ออ่อนแรงอย่างต่อเนื่อง (ภูมิคุ้มกัน necrotizing myopathy)
ผลกระทบที่ไม่พึงประสงค์ที่เกี่ยวข้องกับคลาสของสแตติน
- ฝันร้าย
- สูญเสียความทรงจำ;
- ภาวะซึมเศร้า;
- โรคปอดคั่นระหว่างหน้า (โรคที่มีลักษณะเฉพาะโดยการเปลี่ยนแปลงของเนื้อเยื่อที่บุในถุงลมในปอดซึ่งสามารถแสดงออกถึงปัญหาการหายใจ เช่น อาการไอเรื้อรังและ/หรือหายใจถี่) ในกรณีพิเศษโดยเฉพาะอย่างยิ่งในการรักษาระยะยาว (ดู "คำเตือนและข้อควรระวัง " );
- เบาหวาน ความถี่ขึ้นอยู่กับการมีหรือไม่มีปัจจัยเสี่ยง (ระดับน้ำตาลในเลือดที่อดอาหาร≥ 5.6 mmol / L, BMI> 30 กก. / m2, ระดับไตรกลีเซอไรด์ที่เพิ่มขึ้น, ประวัติความดันโลหิตสูง);
- dermatomyositis (เงื่อนไขที่โดดเด่นด้วย "การอักเสบของกล้ามเนื้อและผิวหนัง)
การปฏิบัติตามคำแนะนำในเอกสารบรรจุภัณฑ์ช่วยลดความเสี่ยงของผลกระทบที่ไม่พึงประสงค์
การรายงานผลข้างเคียง
หากคุณได้รับผลข้างเคียงใดๆ ให้ปรึกษาแพทย์หรือเภสัชกร ซึ่งรวมถึงผลข้างเคียงที่อาจเกิดขึ้นซึ่งไม่ได้ระบุไว้ในเอกสารฉบับนี้ คุณยังสามารถรายงานผลข้างเคียงได้โดยตรงผ่านระบบการรายงานระดับประเทศที่ http://www.agenziafarmaco.gov.it/it/responsabili โดยการรายงานผลข้างเคียง คุณสามารถช่วยให้ข้อมูลเพิ่มเติมเกี่ยวกับความปลอดภัยของยานี้ได้
การหมดอายุและการเก็บรักษา
เก็บยานี้ให้พ้นสายตาและมือเด็ก
ห้ามใช้ยานี้หลังจากวันหมดอายุซึ่งระบุไว้บนบรรจุภัณฑ์หลัง "EXP"
วันหมดอายุหมายถึงวันสุดท้ายของเดือนนั้นและผลิตภัณฑ์ในบรรจุภัณฑ์ที่ไม่เสียหายซึ่งจัดเก็บไว้อย่างถูกต้อง
เก็บยาที่อุณหภูมิต่ำกว่า 30 องศาเซลเซียส
เก็บในบรรจุภัณฑ์เดิม
ห้ามทิ้งยาลงในน้ำเสียหรือของเสียในครัวเรือน ถามเภสัชกรว่าจะทิ้งยาที่ไม่ได้ใช้แล้วอย่างไร ซึ่งจะช่วยปกป้องสิ่งแวดล้อม
กำหนดเวลา "> ข้อมูลอื่นๆ
สิ่งที่ APLACTIN ประกอบด้วย
APLACTIN 20 มก. เม็ด
หนึ่งเม็ด 20 มก. ประกอบด้วย:
สารออกฤทธิ์คือเกลือโซเดียมปราวาสแตติน 20 มก.
ส่วนผสมอื่นๆ ได้แก่ แลคโตสโมโนไฮเดรต โพลีไวนิลไพร์โรลิโดน ไมโครคริสตัลลีน เซลลูโลส โซเดียมครอสคาร์เมลโลส สเตียเรตแมกนีเซียม แมกนีเซียมออกไซด์ เหล็กออกไซด์สีเหลือง (E172)
APLACTIN 40 มก. เม็ด
หนึ่งเม็ด 40 มก. ประกอบด้วย:
สารออกฤทธิ์คือเกลือโซเดียมปราวาสแตติน 40 มก.
ส่วนผสมอื่นๆ ได้แก่ แลคโตสโมโนไฮเดรต โพลีไวนิลไพร์โรลิโดน ไมโครคริสตัลลีน เซลลูโลส โซเดียมครอสคาร์เมลโลส สเตียเรตแมกนีเซียม แมกนีเซียมออกไซด์ เหล็กออกไซด์สีเหลือง (E172)
คำอธิบายของ APLACTIN หน้าตาและเนื้อหาของแพ็ค
APLACTIN 20 มก. เม็ด
แต่ละแพ็คมี 10 เม็ด 20 มก.
APLACTIN 40 มก. เม็ด
แต่ละแพ็คมี 14 เม็ด 40 มก.
เอกสารแพ็คเกจที่มา: AIFA (หน่วยงานยาอิตาลี) เนื้อหาที่เผยแพร่ในเดือนมกราคม 2016 ข้อมูลที่แสดงอาจไม่ทันสมัย
หากต้องการเข้าถึงเวอร์ชันล่าสุด ขอแนะนำให้เข้าถึงเว็บไซต์ AIFA (Italian Medicines Agency) ข้อจำกัดความรับผิดชอบและข้อมูลที่เป็นประโยชน์
01.0 ชื่อผลิตภัณฑ์ยา -
APLACTIN 20 MG เม็ด
02.0 องค์ประกอบเชิงคุณภาพและเชิงปริมาณ -
แต่ละเม็ดประกอบด้วยเกลือโซเดียมพราวาสตาติน 20 มก.
สารเพิ่มปริมาณที่ทราบผลกระทบ: แลคโตสโมโนไฮเดรต
สำหรับรายการสารปรุงแต่งทั้งหมด ดูหัวข้อ 6.1
03.0 รูปแบบเภสัชกรรม -
ยาเม็ด.
04.0 ข้อมูลทางคลินิก -
04.1 ข้อบ่งชี้การรักษา -
APLACTIN ระบุไว้ในผู้ใหญ่ในกรณีต่อไปนี้:
ไขมันในเลือดสูง
การรักษาภาวะโคเลสเตอรอลในเลือดสูงขั้นต้นหรือภาวะไขมันในเลือดสูงแบบผสม นอกเหนือไปจากการรับประทานอาหาร เมื่อการตอบสนองต่ออาหารหรือการรักษาอื่นๆ ที่ไม่ใช่ทางเภสัชวิทยา (เช่น การออกกำลังกาย การลดน้ำหนัก) ไม่เพียงพอ
การป้องกันเบื้องต้น
การลดอัตราการตายและการเจ็บป่วยจากโรคหัวใจและหลอดเลือดในผู้ป่วยที่มีภาวะโคเลสเตอรอลในเลือดสูงในระดับปานกลางถึงรุนแรง และมีความเสี่ยงสูงต่อการเกิดโรคหัวใจและหลอดเลือดครั้งแรก เป็นส่วนเสริมของอาหาร (ดูหัวข้อ 5.1)
การป้องกันรอง
การลดอัตราการเสียชีวิตจากโรคหัวใจและหลอดเลือดในผู้ป่วยที่มีประวัติของกล้ามเนื้อหัวใจตายหรือโรคหลอดเลือดหัวใจตีบที่ไม่เสถียรและมีระดับคอเลสเตอรอลปกติหรือสูง เป็นส่วนเสริมในการแก้ไขปัจจัยเสี่ยงอื่นๆ (ดูหัวข้อ 5.1)
หลังปลูกถ่าย
การลดไขมันในเลือดสูงหลังการปลูกถ่ายในผู้ป่วยที่ได้รับการบำบัดด้วยภูมิคุ้มกันหลังการปลูกถ่ายอวัยวะที่เป็นของแข็ง (ดูหัวข้อ 4.2, 4.5 และ 5.1)
04.2 วิทยาและวิธีการบริหาร -
ก่อนเริ่มการรักษาด้วย APLACTIN ควรแยกสาเหตุรองของไขมันในเลือดสูงออก และผู้ป่วยควรได้รับอาหารลดไขมันมาตรฐานเพื่อดำเนินการต่อในระหว่างการรักษา
ให้ APLACTIN ทางปากวันละครั้ง โดยเฉพาะอย่างยิ่งในตอนเย็น โดยมีหรือไม่มีอาหาร
ไขมันในเลือดสูง: ช่วงขนาดยาที่แนะนำคือ 10 & -; 40 มก. ในการให้ยาวันละ 1 ครั้ง การตอบสนองของการรักษาจะชัดเจนภายในหนึ่งสัปดาห์และจะได้รับผลเต็มที่จากขนาดยาที่กำหนดภายใน 4 สัปดาห์ ดังนั้นควรประเมินโปรไฟล์ไขมันเป็นระยะ ดำเนินการ และควรปรับขนาดยาตามนั้น ปริมาณสูงสุดต่อวันคือ 40 มก.
การป้องกันโรคหัวใจและหลอดเลือด: ในการทดลองทางคลินิกเกี่ยวกับการป้องกันการเจ็บป่วยและการตายทั้งหมด ปริมาณเริ่มต้นและการบำรุงรักษาเพียงอย่างเดียวที่ศึกษาคือ 40 มก. ต่อวัน
ปริมาณหลังการปลูกถ่าย: ในผู้ป่วยที่ได้รับการบำบัดด้วยภูมิคุ้มกันหลังการปลูกถ่ายอวัยวะ แนะนำให้เริ่มขนาดยาเริ่มต้น 20 มก. ต่อวัน (ดูหัวข้อ 4.5)
ขึ้นอยู่กับการตอบสนองของพารามิเตอร์ไขมัน สามารถปรับขนาดยาได้ถึง 40 มก. ภายใต้การดูแลของแพทย์อย่างใกล้ชิด (ดูหัวข้อ 4.5)
เด็ก: เอกสารเกี่ยวกับประสิทธิภาพและความปลอดภัยในผู้ป่วยที่อายุต่ำกว่า 18 ปีมีข้อ จำกัด ดังนั้นจึงไม่แนะนำให้ใช้ APLACTIN ในผู้ป่วยเหล่านี้
ผู้ป่วยสูงอายุ: ผู้ป่วยเหล่านี้ไม่จำเป็นต้องปรับขนาดยา เว้นแต่จะมีปัจจัยเสี่ยง (ดูหัวข้อ 4.4)
การทำงานของไตหรือตับบกพร่อง: ในผู้ป่วยที่มีความบกพร่องทางไตในระดับปานกลางหรือรุนแรง หรือมีความบกพร่องของตับอย่างมีนัยสำคัญ แนะนำให้ใช้ขนาดเริ่มต้น 10 มก. ต่อวัน ควรปรับขนาดยาตามการตอบสนองของค่าไขมันและอยู่ภายใต้การดูแลของแพทย์
การรักษาร่วมกัน: ผลการลดไขมันของ APLACTIN ต่อคอเลสเตอรอลรวมและคอเลสเตอรอล LDL จะเพิ่มขึ้นเมื่อใช้ร่วมกับเรซินที่กักเก็บกรดน้ำดี (เช่น cholestyramine, colestipol) ควรให้ APLACTIN 1 ชั่วโมงก่อนหรืออย่างน้อย 4 ชั่วโมงหลังเรซิน (ดูหัวข้อ 4.5)
สำหรับผู้ป่วยที่ได้รับ ciclosporin โดยมีหรือไม่มียากดภูมิคุ้มกันอื่น ๆ การรักษาควรเริ่มด้วย pravastatin 20 มก. วันละครั้ง และควรเพิ่มขนาดยาเป็น 40 มก. ด้วยความระมัดระวัง (ดูหัวข้อ 4.5)
04.3 ข้อห้าม -
- ภูมิไวเกินต่อสารออกฤทธิ์หรือสารเพิ่มปริมาณใด ๆ ที่ระบุไว้ในหัวข้อ 6.1
- ภาวะตับอักเสบเรื้อรัง รวมถึงระดับเอนไซม์ transaminases ในซีรัมที่ไม่ทราบสาเหตุอย่างต่อเนื่องเกิน 3 เท่าของค่าปกติ (ดูหัวข้อ 4.4)
- การตั้งครรภ์และให้นมบุตร (ดูหัวข้อ 4.6)
04.4 คำเตือนพิเศษและข้อควรระวังในการใช้งาน -
ไม่ได้รับการประเมิน Pravastatin ในผู้ป่วยที่เป็น homozygous familial hypercholesterolaemia การรักษาไม่เหมาะเมื่อไขมันในเลือดสูงเกิดจาก HDL คอเลสเตอรอลสูง
เช่นเดียวกับสารยับยั้ง HMG-CoA reductase อื่นๆ ไม่แนะนำให้ใช้ยาปราวาสแตตินร่วมกับไฟเบรตร่วมกัน (ดูหัวข้อ 4.5)
ความผิดปกติของตับ: เช่นเดียวกับยาลดไขมันอื่น ๆ มีรายงานการเพิ่มขึ้นของ transaminases ตับในระดับปานกลาง ในกรณีส่วนใหญ่ ระดับ transaminase ในตับจะกลับสู่ค่าพื้นฐานโดยไม่ต้องหยุดการรักษา ควรให้ความระมัดระวังเป็นพิเศษในผู้ป่วยที่มีระดับเอนไซม์ทรานส์อะมิเนสสูง และควรหยุดการรักษาหากระดับของอะลานีน อะมิโนทรานสเฟอเรส (ALT) และแอสพาเทต อะมิโนทรานสเฟอเรส (AST) เกิน 3 เท่าของค่าปกติและยังคงอยู่
ควรใช้ความระมัดระวังในการให้ pravastatin กับผู้ป่วยที่มีประวัติโรคตับหรือโรคพิษสุราเรื้อรัง
ความผิดปกติของกล้ามเนื้อ: เช่นเดียวกับสารยับยั้ง HMG-CoA reductase (สแตติน) อื่น ๆ pravastatin มีความเกี่ยวข้องกับการเริ่มมีอาการปวดกล้ามเนื้อ ผงาด และ rhabdomyolysis ที่แทบจะไม่เกิดขึ้นเลย ยากลุ่ม statin ควรได้รับการพิจารณาในผู้ป่วยทุกรายที่มีอาการของกล้ามเนื้อที่ไม่ทราบลักษณะ เช่น ปวดหรือตึงเครียด กล้ามเนื้ออ่อนแรง หรือเป็นตะคริว ในกรณีเช่นนี้ ควรตรวจสอบระดับครีเอทีนไคเนส (CK) (ดูด้านล่าง) การรักษาด้วยสแตตินควรหยุดชั่วคราวหากระดับ CK มากกว่า 5 เท่าของ ULN หรือในกรณีที่มีอาการทางคลินิกรุนแรง ไม่ค่อยมี (ประมาณ 1 รายต่อผู้ป่วย 100,000 ปี) rhabdomyolysis เกิดขึ้นโดยมีหรือไม่มีภาวะไตทุติยภูมิ Rhabdomyolysis เป็นภาวะกล้ามเนื้อโครงร่างเฉียบพลันที่อาจถึงตายได้ ซึ่งสามารถพัฒนาได้ตลอดเวลาในระหว่างการรักษา และมีลักษณะเฉพาะโดยการทำลายกล้ามเนื้อขนาดใหญ่ที่เกี่ยวข้องกับ CK ที่เพิ่มขึ้นอย่างมาก (โดยปกติ> 30 หรือ 40 เท่าของขีดจำกัดบนของปกติ ) ซึ่งนำไปสู่ myoglobinuria .
ความเสี่ยงของการเกิดโรคกล้ามเนื้อด้วยการใช้สแตตินดูเหมือนจะขึ้นกับการสัมผัส ดังนั้นอาจแตกต่างกันไปตามลักษณะของยาแต่ละชนิด (เนื่องจากความแตกต่างของไขมันในเลือดและเภสัชจลนศาสตร์) รวมถึงปริมาณยาและศักยภาพในการมีปฏิสัมพันธ์ระหว่างยา แม้ว่าจะไม่มีข้อห้ามเกี่ยวกับกล้ามเนื้อในการสั่งจ่ายยาสแตติน แต่ปัจจัยจูงใจบางอย่างอาจเพิ่มความเสี่ยงต่อความเป็นพิษของกล้ามเนื้อ ดังนั้นจึงให้เหตุผลว่า "การประเมินผลประโยชน์/อัตราส่วนความเสี่ยงอย่างรอบคอบและการเฝ้าสังเกตทางคลินิกโดยเฉพาะ ในผู้ป่วยดังกล่าว การควบคุม CK คือ ระบุไว้ ก่อนเริ่มการรักษาด้วยสแตติน (ดูด้านล่าง)
ความเสี่ยงและความรุนแรงของความผิดปกติของกล้ามเนื้อระหว่างการรักษาด้วยสแตตินจะเพิ่มขึ้นโดยการใช้ยาร่วมกัน ในบางครั้ง การใช้ fibrates เพียงอย่างเดียวอาจสัมพันธ์กับ myopathy โดยทั่วไปแล้วควรหลีกเลี่ยงการใช้ statin ร่วมกับ fibrates การใช้ยาสแตตินและกรดนิโคตินิกร่วมกันควรใช้ด้วยความระมัดระวัง อุบัติการณ์ของผงาดเพิ่มขึ้นยังอธิบายได้ในผู้ป่วยที่ได้รับ statin อื่นร่วมกับสารยับยั้งการเผาผลาญ cytochrome P450 ซึ่งอาจเป็นผลมาจากปฏิกิริยาทางเภสัชจลนศาสตร์ที่ไม่ได้รับการบันทึกไว้สำหรับ pravastatin (ดูหัวข้อ 4.5) เมื่อรวมกับการรักษา ร่วมกับ statin อาการของกล้ามเนื้อโดยทั่วไปจะหายไปเมื่อหยุดการรักษา
ระดับครีเอทีนไคเนสและการตีความ: ไม่แนะนำให้ตรวจติดตาม creatine kinase (CK) หรือเอนไซม์ของกล้ามเนื้ออื่นๆ เป็นระยะๆ ในผู้ป่วยที่ไม่มีอาการที่ใช้ยา statin อย่างไรก็ตาม แนะนำให้ตรวจติดตาม CK ก่อนเริ่มการรักษาด้วยสแตตินในผู้ป่วยที่มีปัจจัยจูงใจเฉพาะ และในผู้ป่วยที่มีอาการกล้ามเนื้อระหว่างการรักษาด้วยสแตติน ดังที่อธิบายไว้ด้านล่าง หากระดับ CK ที่เส้นพื้นฐานสูงขึ้นอย่างมีนัยสำคัญ (> 5 เท่าของค่าขีดจำกัดบนของค่าปกติ) จะต้องวัดค่าเหล่านี้อีกครั้งในอีก 5 ถึง 7 วันภายหลังเพื่อยืนยันผลลัพธ์
เมื่อวัดแล้ว จะต้องตีความระดับ CK ในบริบทของปัจจัยอื่นๆ ที่อาจก่อให้เกิดความเสียหายของกล้ามเนื้อชั่วคราว เช่น การออกกำลังกายที่ต้องใช้กำลังมากหรือการบาดเจ็บของกล้ามเนื้อ
ก่อนเริ่มการรักษา: ควรใช้ความระมัดระวังในผู้ป่วยที่มีปัจจัยจูงใจ เช่น ไตวาย, พร่อง, ประวัติก่อนหน้าของความเป็นพิษของกล้ามเนื้อด้วยยาสแตตินหรือไฟเบรต, ประวัติส่วนตัวหรือครอบครัวเกี่ยวกับความผิดปกติของกล้ามเนื้อทางพันธุกรรมหรือโรคพิษสุราเรื้อรัง ในกรณีเหล่านี้จะต้องวัดระดับ CK ก่อนเริ่มการรักษา ควรพิจารณาการวัดระดับ CK ก่อนเริ่มการรักษาในผู้ที่มีอายุมากกว่า 70 ปี โดยเฉพาะอย่างยิ่งเมื่อมีปัจจัยจูงใจอื่นๆ ในประชากรกลุ่มนี้ หากระดับ CK ที่ตรวจวัดพื้นฐานเพิ่มขึ้นอย่างมีนัยสำคัญ (> 5 เท่าของขีดจำกัดบนของค่าปกติ) ไม่ควรเริ่มการรักษาและควรวัดระดับอีกครั้งหลังจาก 5 & -; 7 วัน ระดับ CK พื้นฐานอาจเป็นประโยชน์สำหรับการอ้างอิงในกรณีที่มีการเพิ่มขึ้นของยาสแตตินในภายหลัง
ระหว่างการรักษา: ผู้ป่วยควรได้รับคำแนะนำให้รายงานการเริ่มมีอาการปวดกล้ามเนื้อ ตึง อ่อนแรง หรือเป็นตะคริวโดยไม่ทราบสาเหตุโดยทันที ในกรณีเหล่านี้ ควรวัดระดับ CK หากตรวจพบระดับ CK ที่เพิ่มขึ้นอย่างเห็นได้ชัด (> 5 เท่าของค่าปกติบนสุด) ควรหยุดการรักษาด้วยสแตติน นอกจากนี้ควรพิจารณาหยุดการรักษาหากอาการของกล้ามเนื้อรุนแรงและทำให้รู้สึกไม่สบายตลอดทั้งวันแม้ว่าค่า CK จะยังคงอยู่หรือไม่? 5 เท่าของขีดจำกัดบนของบรรทัดฐาน หากอาการดีขึ้นและระดับ CK กลับเป็นปกติ อาจพิจารณาให้ใช้ยาสแตตินอีกครั้งในขนาดที่ต่ำกว่าและได้รับการตรวจสอบอย่างใกล้ชิด หากสงสัยว่ามีความผิดปกติของกล้ามเนื้อที่สืบทอดมาในผู้ป่วยดังกล่าว ไม่แนะนำให้นำยาสแตตินกลับมาใช้ใหม่
มีรายงานที่หายากมากเกี่ยวกับโรคกล้ามเนื้อเนโครไทซิ่งที่อาศัยภูมิคุ้มกัน (IMNM) ในระหว่างหรือหลังการรักษาด้วยสแตตินบางชนิด IMNM มีลักษณะทางคลินิกโดยมีอาการอ่อนแรงของกล้ามเนื้อส่วนต้นอย่างต่อเนื่องและระดับครีเอทีนไคเนสในเลือดสูง ซึ่งยังคงมีอยู่แม้จะหยุดการรักษาด้วยสแตติน
ไม่ควรให้ Pravastatin ร่วมกับสูตร systemic fusidic acid หรือภายใน 7 วันหลังจากหยุดการรักษาด้วยกรด fusidic acid ในผู้ป่วยที่จำเป็นต้องใช้กรด fusidic อย่างเป็นระบบ ควรหยุดการรักษาด้วย statin ในระหว่างการรักษากรด fusidic มีรายงานการเกิด rhabdomyolysis (รวมถึงการเสียชีวิตบางส่วน) ในผู้ป่วยที่ได้รับกรด fusidic และ statin ร่วมกัน (ดูหัวข้อ 4.5) ผู้ป่วยควรปรึกษาแพทย์ทันทีหากพบอาการกล้ามเนื้ออ่อนแรง ปวดหรือกดเจ็บ
การบำบัดด้วยสแตตินสามารถแนะนำอีกครั้งได้เจ็ดวันหลังจากให้กรดฟูซิดิกในขนาดสุดท้าย
ในสถานการณ์พิเศษ ที่จำเป็นต้องให้การรักษาด้วยกรดฟูซิดิกอย่างเป็นระบบเป็นเวลานาน เช่น ในกรณีที่มีการติดเชื้อรุนแรง ความจำเป็นในการใช้ยาพราวาสแตตินและกรดฟุซิดิกร่วมกันควรพิจารณาเป็นรายกรณีและอยู่ภายใต้การรักษาพยาบาลอย่างใกล้ชิด การกำกับดูแล
โรคปอดคั่นระหว่างหน้า: มีรายงานกรณีพิเศษของโรคปอดคั่นระหว่างหน้าที่มี statin โดยเฉพาะอย่างยิ่งกับการรักษาในระยะยาว (ดูหัวข้อ 4.8) อาการต่างๆ อาจรวมถึง หายใจลำบาก ไอไม่เกิดผล และสุขภาพโดยทั่วไปแย่ลง (ความเหนื่อยล้า น้ำหนักลด และมีไข้) หากสงสัยว่าผู้ป่วยเป็นโรคปอดคั่นระหว่างหน้า ควรหยุดการรักษาด้วยสแตติน
โรคเบาหวาน: หลักฐานบางอย่างชี้ให้เห็นว่ายากลุ่ม statin จะเพิ่มระดับน้ำตาลในเลือด และในผู้ป่วยบางรายที่มีความเสี่ยงสูงที่จะเป็นโรคเบาหวาน อาจทำให้เกิดระดับน้ำตาลในเลือดสูงได้ ดังนั้นการรักษาด้วยยาต้านเบาหวานจึงเหมาะสม อย่างไรก็ตาม ความเสี่ยงนี้มีค่ามากกว่าการลดความเสี่ยงของหลอดเลือดด้วยการใช้สแตติน ดังนั้นจึงไม่ควรเป็นสาเหตุของการหยุดการรักษา ผู้ป่วยที่มีความเสี่ยง (ระดับน้ำตาลในการอดอาหาร 5.6 - 6.9 mmol / L, BMI> 30 กก. / ตร.ม. , ระดับไตรกลีเซอไรด์ที่เพิ่มขึ้น ความดันโลหิตสูง) ควรได้รับการตรวจสอบทั้งทางคลินิกและทางชีวเคมีตามแนวทางระดับชาติ
ข้อมูลสำคัญเกี่ยวกับส่วนผสมบางอย่าง:
ยาประกอบด้วยแลคโตส ดังนั้น ผู้ป่วยที่มีปัญหาทางพันธุกรรมที่หายากของการแพ้กาแลคโตส การขาด Lapp lactase หรือการดูดซึมกลูโคส-กาแลคโตส malabsorption ไม่ควรรับประทานยานี้
04.5 ปฏิกิริยากับผลิตภัณฑ์ยาอื่น ๆ และรูปแบบอื่น ๆ ของการโต้ตอบ -
Fibrates: การใช้ fibrates เพียงอย่างเดียวอาจเกี่ยวข้องกับ myopathy เป็นครั้งคราว เมื่อให้ร่วมกับ statin ร่วมกับยากลุ่ม statin อื่น ๆ พบว่ามีความเสี่ยงที่จะเกิดอาการไม่พึงประสงค์จากกล้ามเนื้อมากขึ้น รวมทั้ง rhabdomyolysis เหตุการณ์ไม่พึงประสงค์เหล่านี้ไม่สามารถยกเว้นได้ด้วยการใช้ปราวาสแตติน ดังนั้น จึงควรหลีกเลี่ยงการใช้พราวาสแตตินและไฟเบรตร่วมกัน (เช่น เจมไฟโบรซิล และฟีโนไฟเบรต) โดยทั่วไป (ดูหัวข้อ 4.4) หากจำเป็นต้องใช้ชุดค่าผสมนี้ จำเป็นต้องมีการตรวจติดตามทางคลินิกและควบคุมระดับ CK อย่างระมัดระวังสำหรับผู้ป่วยในสูตรนี้
Colestyramine / Colestipol: เมื่อให้ยาควบคู่กันไป พบว่าการดูดซึมของ pravastatin ลดลงประมาณ 40 ถึง 50% การใช้ pravastatin 1 ชั่วโมงก่อนหรือ 4 ชั่วโมงหลัง cholestyramine หรือ 1 ชั่วโมงก่อน colestipol ไม่ส่งผลให้การดูดซึมหรือผลการรักษาของ pravastatin ลดลงอย่างมีนัยสำคัญทางคลินิก (ดูหัวข้อ 4.2 )
ciclosporin: การใช้ยา pravastatin และ cyclosporine ร่วมกันทำให้การรับ pravastatin ทั่วร่างกายเพิ่มขึ้นประมาณ 4 เท่า อย่างไรก็ตาม ในผู้ป่วยบางรายอาจได้รับ pravastatin เพิ่มขึ้น แนะนำให้ติดตามผู้ป่วยทางคลินิกและทางชีวเคมี การรวมกัน (ดูหัวข้อ 4.2)
คู่อริของวิตามินเค: เช่นเดียวกับสารยับยั้ง HMG-CoA reductase อื่น ๆ การเริ่มต้นการรักษาหรือการเพิ่มขนาดยาของ pravastatin ในผู้ป่วยที่ได้รับการรักษาด้วยสารยับยั้งวิตามินเคควบคู่กันไป (เช่น warfarin หรือสารต้านการแข็งตัวของเลือด coumarin อื่นๆ) อาจส่งผลให้อัตราส่วน International Normalized Ratio เพิ่มขึ้น (หรือ INR, International อัตราส่วนปกติ) ในทางกลับกัน การขัดจังหวะหรือลดปริมาณของ pravastatin อาจส่งผลให้ INR ลดลง ในสถานการณ์เหล่านี้ จำเป็นต้องมีการตรวจสอบ INR อย่างเพียงพอ
พารามิเตอร์ชีวปริมาณออกฤทธิ์ในสภาวะคงตัวของปราวาสแตตินไม่เปลี่ยนแปลงหลังจากให้วาร์ฟาริน
ยาที่เผาผลาญโดย Cytochrome P450: Pravastatin ไม่ได้รับการเผาผลาญอย่างมีนัยสำคัญทางเมตาบอลิซึมโดย cytochrome P450 complex นี่คือสาเหตุที่ยาที่เผาผลาญโดยระบบ cytochrome P450 หรือเป็นตัวยับยั้ง สามารถเพิ่มยาที่ควบคุมให้ยาปราวาสแตตินที่เสถียรได้โดยไม่ทำให้เกิดการเปลี่ยนแปลงอย่างมีนัยสำคัญในระดับพลาสมาของปราวาสแตติน ดังที่เคยพบในสแตตินอื่นๆ การไม่มีปฏิกิริยาทางเภสัชจลนศาสตร์ที่มีนัยสำคัญกับ pravastatin ได้รับการพิสูจน์โดยเฉพาะสำหรับสารหลายชนิด โดยเฉพาะอย่างยิ่งสารที่เป็นสารตั้งต้น/สารยับยั้ง CYP3A4 เช่น diltiazem, verapamil, itraconazole, ketoconazole, protease inhibitors, น้ำเกรพฟรุต และ CYP2C9 inhibitors (เช่น fluconazole)
เพิ่มขึ้นอย่างมีนัยสำคัญทางสถิติใน AUC ของ pravastatin (70%) และ Cmax (121%) ในการศึกษาปฏิสัมพันธ์กับ pravastatin และ erythromycin AUC (110%) และ Cmax (127%) เพิ่มขึ้นอย่างมีนัยสำคัญทางสถิติในการศึกษาที่คล้ายคลึงกันกับ clarithromycin แม้ว่าสิ่งเหล่านี้จะเป็นเพียงการเปลี่ยนแปลงเล็กน้อย แต่ควรใช้ความระมัดระวังเมื่อรวม pravastatin กับ erythromycin หรือ clarithromycin
กรด Fusidic: ความเสี่ยงของการเกิดโรคกล้ามเนื้อรวมทั้ง rhabdomyolysis อาจเพิ่มขึ้นโดยการใช้กรด fusidic และ statin ร่วมกัน กลไกของปฏิกิริยานี้ (ไม่ว่าจะเป็นเภสัชพลศาสตร์ เภสัชจลนศาสตร์ หรือทั้งสองอย่าง) ยังไม่ทราบ มีรายงานการเกิด rhabdomyolysis (รวมถึงการเสียชีวิตบางส่วน) ในผู้ป่วยที่ได้รับการรักษาด้วยการรวมกันนี้
หากจำเป็นต้องมีการรักษาอย่างเป็นระบบด้วยกรดฟุซิดิก การรักษาด้วยยาปราวาสแตตินควรถูกระงับในระหว่างการรักษากรดฟุซิดิก ดูหัวข้อ 4.4 ด้วย
ยาอื่น ๆ : ไม่มีความแตกต่างอย่างมีนัยสำคัญทางสถิติในการดูดซึมได้ในการศึกษาปฏิสัมพันธ์เมื่อให้ pravastatin กับกรด acetylsalicylic ยาลดกรด (ถ่าย 1 ชั่วโมงก่อน pravastatin) กรด nicotinic หรือ probucol
04.6 การตั้งครรภ์และให้นมบุตร -
การตั้งครรภ์: ห้ามใช้ Pravastatin ในระหว่างตั้งครรภ์ และควรให้เฉพาะกับสตรีมีครรภ์เมื่อมีโอกาสตั้งครรภ์ได้ยาก และเมื่อได้รับแจ้งถึงความเสี่ยงที่อาจเกิดขึ้น หากมีการวางแผนหรือกำหนดการตั้งครรภ์ ควรแจ้งให้แพทย์ทราบทันทีและยุติการรักษาด้วยยาปราวาสแตตินเนื่องจากความเสี่ยงที่อาจเกิดกับทารกในครรภ์
การให้น้ำนม: ขับปราวาสแตตินในปริมาณเล็กน้อยในน้ำนมแม่ ดังนั้น ปราวาสแตตินจึงมีข้อห้ามในระหว่างการให้นมลูก (ดูหัวข้อ 4.3)
04.7 ผลกระทบต่อความสามารถในการขับขี่และการใช้เครื่องจักร -
Pravastatin ไม่มีหรือมีอิทธิพลเล็กน้อยต่อความสามารถในการขับขี่หรือใช้เครื่องจักร อย่างไรก็ตาม เมื่อขับยานพาหนะหรือใช้งานเครื่องจักร ควรคำนึงว่าอาการวิงเวียนศีรษะอาจเกิดขึ้นระหว่างการรักษา
04.8 ผลกระทบที่ไม่พึงประสงค์ -
ความถี่ของผลกระทบที่ไม่พึงประสงค์ถูกจำแนกตามอนุสัญญาต่อไปนี้: พบบ่อยมาก (≥1 / 10); ทั่วไป (≥1 / 100,
การทดลองทางคลินิก: APLACTIN ได้รับการศึกษาในขนาด 40 มก. ในการทดลองทางคลินิกแบบสุ่มตัวอย่างแบบสุ่มตัวอย่างแบบ double-blind placebo ที่มีกลุ่มควบคุม 7 ครั้ง ในผู้ป่วยมากกว่า 21,000 รายที่ได้รับ pravastatin (N = 10,764) หรือ placebo (N = 10,719) ซึ่งคิดเป็นผู้ป่วยมากกว่า 47,000 ราย ปีของการได้รับ Pravastatin ผู้ป่วยมากกว่า 19,000 คนได้รับการติดตามโดยมีค่ามัธยฐาน 4.8 & - 5.9 ปี
มีรายงานอาการไม่พึงประสงค์จากยาดังต่อไปนี้ ไม่มีเกิดขึ้นที่ความถี่เกินกว่า 0.3% ในกลุ่ม pravastatin เมื่อเทียบกับกลุ่มที่ได้รับยาหลอก
ความผิดปกติของระบบประสาท:
ผิดปกติ: เวียนศีรษะ, ปวดหัว, รบกวนการนอนหลับรวมทั้งนอนไม่หลับและฝันร้าย
ความผิดปกติของดวงตา:
ผิดปกติ: การรบกวนทางสายตา (รวมถึงการมองเห็นไม่ชัดและภาพซ้อน)
ความผิดปกติของระบบทางเดินอาหาร:
ผิดปกติ: อาการอาหารไม่ย่อย / แสบร้อน, ปวดท้อง, คลื่นไส้ / อาเจียน, ท้องผูก, ท้องร่วง, ท้องอืด
ความผิดปกติของผิวหนังและเนื้อเยื่อใต้ผิวหนัง:
ผิดปกติ: อาการคัน, ผื่น, ลมพิษ, หนังศีรษะ / การเปลี่ยนแปลงของเส้นผม (รวมทั้งผมร่วง)
ความผิดปกติของไตและทางเดินปัสสาวะ:
ผิดปกติ: ความผิดปกติของเสียงพึมพำ (รวมถึงปัสสาวะลำบาก, ปัสสาวะ, น็อคทูเรีย)
โรคของระบบสืบพันธุ์และเต้านม:
เรื่องแปลก: ความผิดปกติทางเพศ
ความผิดปกติทั่วไปและสภาวะการบริหารงาน:
ผิดปกติ: ความเหนื่อยล้า
เหตุการณ์ที่น่าสนใจทางคลินิกเป็นพิเศษ
ความผิดปกติของกล้ามเนื้อและกระดูกและเนื้อเยื่อเกี่ยวพันมีรายงานผลต่อกล้ามเนื้อโครงร่างในการทดลองทางคลินิก เช่น ปวดกล้ามเนื้อและกระดูก รวมทั้งปวดข้อ ปวดกล้ามเนื้อ ปวดกล้ามเนื้อ กล้ามเนื้ออ่อนแรง และระดับ CK สูง เปอร์เซ็นต์ของอาการปวดกล้ามเนื้อ (1.4% pravastatin เทียบกับ 1.4% placebo) และกล้ามเนื้ออ่อนแรง (0.1% pravastatin เทียบกับ 3 เท่าของ ULN และ> 10 เท่าของ ULN ใน CARE, WOSCOPS และ LIPIDs มีความคล้ายคลึงกันในกลุ่มยาหลอก (1.6% pravastatin เทียบกับ 1.6% ยาหลอกและ 1.0% pravastatin เทียบกับยาหลอก 1.0% ตามลำดับ) (ดูหัวข้อ 4.4)
ความผิดปกติของตับและท่อน้ำดี: มีรายงานการเพิ่มขึ้นของ transaminases ในซีรัม ในการทดลองทางคลินิกระยะยาวที่ควบคุมด้วยยาหลอก 3 ครั้ง ได้แก่ CARE WOSCOPS และ LIPID การเปลี่ยนแปลงในระดับ ALT และ AST (> 3 เท่าของ ULN) เกิดขึ้นที่ความถี่ใกล้เคียงกัน (≤ 1.2%) ในทั้งสองกลุ่มการรักษา
ประสบการณ์หลังการขาย
นอกเหนือจากข้างต้นแล้ว ยังมีการรายงานผลกระทบที่ไม่พึงประสงค์ต่อไปนี้ตั้งแต่การทำการตลาดของปราวาสแตติน:
ความผิดปกติของระบบประสาท
หายากมาก: โรค polyneuropathy ต่อพ่วง โดยเฉพาะอย่างยิ่งหลังจากใช้งานเป็นเวลานาน อาชา
ความผิดปกติของระบบภูมิคุ้มกัน
หายากมาก: ปฏิกิริยาภูมิไวเกิน: anaphylaxis, angioedema, lupus erythematosus-like syndrome
ความผิดปกติของระบบทางเดินอาหาร
หายากมาก: ตับอ่อนอักเสบ
ความผิดปกติของตับและท่อน้ำดี
หายากมาก: โรคดีซ่าน ตับอักเสบ เนื้อร้ายตับวายเฉียบพลัน
ความผิดปกติของผิวหนังและเนื้อเยื่อใต้ผิวหนัง
โรคผิวหนังอักเสบ
ความผิดปกติของกล้ามเนื้อและกระดูกและเนื้อเยื่อเกี่ยวพัน
หายากมาก: rhabdomyolysis ซึ่งอาจเกี่ยวข้องกับภาวะไตวายเฉียบพลันรองจาก myoglobinuria, myopathy (ดูหัวข้อ 4.4)
กรณีแยกของเส้นเอ็นผิดปกติ บางครั้งก็ซับซ้อนจากการแตก
ไม่ทราบความถี่: ผงาดที่เกิดจากการทำลายภูมิคุ้มกัน (ดูหัวข้อ 4.4)
มีรายงานผลข้างเคียงต่อไปนี้ด้วยการใช้สแตติน:
เอฟเฟกต์คลาส
• ฝันร้าย
• ความจำเสื่อม
• ภาวะซึมเศร้า
• กรณีพิเศษของโรคปอดคั่นระหว่างหน้า โดยเฉพาะอย่างยิ่งในการรักษาระยะยาว (ดูหัวข้อ 4.4)
• โรคเบาหวาน: ความถี่ขึ้นอยู่กับการมีหรือไม่มีปัจจัยเสี่ยง (ระดับน้ำตาลในเลือดที่อดอาหาร ≥ 5.6 mmol / L, BMI> 30 กก. / ตร.ม. ระดับไตรกลีเซอไรด์ที่เพิ่มขึ้น
การรายงานอาการไม่พึงประสงค์ที่น่าสงสัย
การรายงานอาการไม่พึงประสงค์ที่น่าสงสัยซึ่งเกิดขึ้นหลังจากการอนุมัติผลิตภัณฑ์ยามีความสำคัญเนื่องจากช่วยให้สามารถตรวจสอบความสมดุลของผลประโยชน์ / ความเสี่ยงของผลิตภัณฑ์ยาได้อย่างต่อเนื่อง ขอให้ผู้เชี่ยวชาญด้านสุขภาพรายงานอาการไม่พึงประสงค์ที่น่าสงสัยผ่านระบบการรายงานระดับประเทศ "ที่อยู่ http / www.agenziafarmaco.gov.it / มัน / รับผิดชอบ
04.9 ยาเกินขนาด -
จนถึงปัจจุบันมีประสบการณ์ที่ จำกัด กับการใช้ยาเกินขนาด pravastatin ในกรณีที่ให้ยาเกินขนาดไม่มีการรักษาเฉพาะ ในกรณีนี้ ผู้ป่วยควรได้รับการรักษาตามอาการและด้วยมาตรการสนับสนุนที่เหมาะสม
05.0 คุณสมบัติทางเภสัชวิทยา -
05.1 "คุณสมบัติทางเภสัชพลศาสตร์ -
กลุ่มยารักษาโรค: ยาลดไขมัน สารลดคอเลสเตอรอลและไตรกลีเซอไรด์ สารยับยั้ง HMG-CoA reductase รหัส ATC: C10AA03
กลไกการออกฤทธิ์
Pravastatin เป็นตัวยับยั้งการแข่งขันของ 3-hydroxy-3-methyl-glutaryl Coenzyme A (HMG-CoA) reductase ซึ่งเป็นเอ็นไซม์ที่เร่งปฏิกิริยาการผ่านในระยะแรกซึ่งจำกัดอัตราการสังเคราะห์คอเลสเตอรอลและให้ผลในการลดไขมันในสองวิธีก่อน โดยผ่านการยับยั้งการแข่งขันที่จำเพาะและย้อนกลับของ HMG-CoA reductase ได้ pravastatin ทำให้เกิดการลดลงเล็กน้อยในการสังเคราะห์คอเลสเตอรอลภายในเซลล์ สิ่งนี้นำไปสู่การเพิ่มขึ้นของจำนวนตัวรับ LDL บนผิวเซลล์ และเพิ่มแคแทบอลิซึมที่รับสื่อกลาง และกำจัด LDL โคเลสเตอรอลหมุนเวียน
ประการที่สอง pravastatin ยับยั้งการผลิต LDL โดยการยับยั้งการสังเคราะห์ตับของ VLDL cholesterol ซึ่งเป็นสารตั้งต้นของ LDL cholesterol
ทั้งในผู้ที่มีสุขภาพดีและในผู้ป่วยที่มีภาวะโคเลสเตอรอลในเลือดสูง เกลือโซเดียมพราวาสแตตินลดค่าไขมันดังต่อไปนี้: คอเลสเตอรอลรวม, คอเลสเตอรอลชนิดเลว, อะโพลิโพโปรตีนบี, คอเลสเตอรอล VLDL และไตรกลีเซอไรด์; ในขณะที่ HDL คอเลสเตอรอลและ apolipoprotein A สูงขึ้น
ประสิทธิภาพทางคลินิก
การป้องกันเบื้องต้น
The West of Scotland Coronary Prevention Study (WOSCOPS) เป็นการศึกษาทางคลินิกแบบสุ่มตัวอย่างแบบ double-blind ที่ควบคุมโดยยาหลอก ในผู้ป่วยชาย 6,595 รายที่มีอายุระหว่าง 45 ถึง 64 ปีที่มีไขมันในเลือดสูงในระดับปานกลางถึงรุนแรง (LDL cholesterol = 155 & -; 232 mg / dl [ 4.0 & -; 6.0 mmol / l]) และไม่มีประวัติของกล้ามเนื้อหัวใจตาย ได้รับการรักษาเป็นระยะเวลาเฉลี่ย 4.8 ปีที่ขนาด 40 มก. วันละครั้ง pravastatin หรือยาหลอกนอกเหนือจากอาหาร ในผู้ป่วยที่ได้รับ pravastatin พบว่า:
- การลดความเสี่ยงของการเสียชีวิตจากโรคหลอดเลือดหัวใจและกล้ามเนื้อหัวใจตายที่ไม่ร้ายแรง (RRR การลดความเสี่ยงสัมพัทธ์เท่ากับ 31%; p = 0.0001 โดยมีความเสี่ยงแน่นอน 7.9% ในกลุ่มยาหลอกและ 5, 5% ในผู้ป่วยที่รับการรักษา ด้วยปราวาสแตติน); ผลกระทบต่ออุบัติการณ์ของเหตุการณ์หัวใจและหลอดเลือดสะสมเหล่านี้ปรากฏชัดหลังจากการรักษาหกเดือน
- จำนวนผู้เสียชีวิตจากโรคหัวใจและหลอดเลือดลดลง (RRR 32%; p = 0.03);
- ที่คำนึงถึงปัจจัยเสี่ยง RRR ของการเสียชีวิตจากสาเหตุทั้งหมด 24% (p = 0.039) ยังพบในผู้ป่วยที่ได้รับการรักษาด้วย Pravastatin
- ลดความเสี่ยงในการให้ผู้ป่วยเข้าสู่กระบวนการ revascularization ของกล้ามเนื้อหัวใจ (coronary artery bypass graft หรือ coronary angioplasty) 37% (p = 0.009) และ coronary angiography 31% (p = 0.007)
ประโยชน์ของการรักษาตามเกณฑ์ข้างต้นไม่เป็นที่รู้จักในผู้ป่วยที่มีอายุเกิน 65 ปี เนื่องจากไม่สามารถรวมในการศึกษานี้ได้
เนื่องจากขาดข้อมูลเกี่ยวกับผู้ป่วยที่มีคอเลสเตอรอลในเลือดสูงที่เกี่ยวข้องกับระดับไตรกลีเซอไรด์ที่สูงกว่า 5.3 ก. / ล. (6 มิลลิโมล / ล.) หลังรับประทานอาหาร 8 สัปดาห์ ประโยชน์ของการรักษา pravastatin จึงไม่เป็นที่ยอมรับในการศึกษานี้ ประเภทของผู้ป่วย
การป้องกันรอง
การแทรกแซงระยะยาวกับ Pravastatin ในโรคขาดเลือด (LIPID) เป็นการศึกษาแบบ multicenter, randomized, double-blind, placebo-controlled เปรียบเทียบผลของ Pravastatin (40 มก. วันละครั้ง) กับยาหลอกในผู้ป่วย 9,014 ราย ระหว่าง 31 ถึง 75 ปี อายุ เป็นระยะเวลาเฉลี่ย 5.6 ปี โดยมีโคเลสเตอรอลปกติถึงสูง (โคเลสเตอรอลรวมที่ระดับพื้นฐาน = 155 & -; 271 มก. / ดล. [4.0 & -; 7.0 มิลลิโมล / ลิตร] คอเลสเตอรอลรวมเฉลี่ย = 219 มก. / ดล. [5.66 มิลลิโมล] / l]) และระดับไตรกลีเซอไรด์แปรผันได้ถึง 443 mg / dl [5.0 mmol / l] และมีประวัติของกล้ามเนื้อหัวใจตายหรือ angina pectoris ที่ไม่เสถียรภายใน 3 & -; 36 เดือนที่ผ่านมา การรักษาด้วยปราวาสแตตินช่วยลดความเสี่ยงในการเสียชีวิตจากโรคหลอดเลือดหัวใจได้อย่างมีนัยสำคัญ 24% (p = 0.0004 โดยมีความเสี่ยงแน่นอน 6.4% ในกลุ่มยาหลอก และ 5.3% ในผู้ป่วยที่ได้รับยาปราวาสแตติน) ความเสี่ยงสัมพันธ์ของการเกิดโรคหลอดเลือดหัวใจ ( เสียชีวิตจากโรคหลอดเลือดหัวใจตีบหรือกล้ามเนื้อหัวใจตายไม่ตาย) 24% (p
- ลดความเสี่ยงในการเสียชีวิตจากสาเหตุทั้งหมด 23% (หัวใจและหลอดเลือด p ลดลง 25% (p
- ลดความเสี่ยงสัมพัทธ์ของการใช้กระบวนการ revascularization ของกล้ามเนื้อหัวใจ (coronary artery bypass graft หรือ percutaneous transluminal coronary angioplasty) 20% (p
- ความเสี่ยงสัมพันธ์ของโรคหลอดเลือดสมองลดลง 19% (p = 0.048)
การศึกษา "โคเลสเตอรอลและเหตุการณ์กำเริบ" (CARE) เป็นการศึกษาแบบสุ่มแบบ double-blind ที่ได้รับยาหลอกซึ่งเปรียบเทียบผลของ pravastatin (40 มก. วันละครั้ง) ต่อการเสียชีวิตจากโรคหลอดเลือดหัวใจและกล้ามเนื้อหัวใจตาย เฉลี่ย 4.9 ปี ในผู้ป่วย 4,159 ราย อายุ 21-75 ปี มีโคเลสเตอรอลรวมปกติ (ค่าเฉลี่ยโคเลสเตอรอลที่ตรวจวัดพื้นฐานทั้งหมด
- อุบัติการณ์ของเหตุการณ์หลอดเลือดหัวใจกำเริบ (เสียชีวิตจากโรคหลอดเลือดหัวใจหรือกล้ามเนื้อหัวใจตายที่ไม่ร้ายแรง) 24% (p = 0.003, ยาหลอก 13.3%, pravastatin 10.4%);
- ความเสี่ยงสัมพัทธ์ของการไล่ตามขั้นตอน revascularization (การปลูกถ่ายหลอดเลือดหัวใจตีบหรือหลอดเลือดหัวใจตีบ transluminal) 27% (p
ความเสี่ยงสัมพัทธ์ของโรคหลอดเลือดสมองลดลง 32% (p = 0.032) และความเสี่ยงของโรคหลอดเลือดสมองหรือภาวะขาดเลือดชั่วคราว (TIA) รวมกันลดลง 27% (p = 0.02)
ผู้ป่วยอายุมากกว่า 75 ปีไม่ทราบประโยชน์ของการรักษาตามเกณฑ์ข้างต้น เนื่องจากไม่สามารถรวมในการศึกษา CARE และ LIPID ได้
ในกรณีที่ไม่มีข้อมูลเกี่ยวกับผู้ป่วยไขมันในเลือดสูงที่มีระดับไตรกลีเซอไรด์มากกว่า 3.5 g / l (4 mmol / l) หรือมากกว่า 4.45 g / l (5 mmol / l) ตามลำดับในการศึกษา CARE และ LIPID หลังจาก 4- หรือ 8 -แผนอาหารสัปดาห์ ประโยชน์ของการรักษา pravastatin ในผู้ป่วยเหล่านี้ยังไม่เป็นที่ยอมรับ
ในการทดลองทางคลินิก CARE และ LIPID ผู้ป่วยประมาณ 80% ใช้กรดอะซิติลซาลิไซลิกเป็นส่วนหนึ่งของการรักษา
การปลูกถ่ายหัวใจและไต
ประสิทธิภาพของ pravastatin ในผู้ป่วยที่ได้รับยากดภูมิคุ้มกัน ดังต่อไปนี้
• การปลูกถ่ายหัวใจ ได้รับการประเมินในการศึกษาแบบคาดหวัง สุ่มตัวอย่าง และควบคุม (n = 97) ผู้ป่วยได้รับการรักษาพร้อมกันด้วย pravastatin (20 & -; 40 มก.) หรือน้อยกว่า และใช้ยากดภูมิคุ้มกันแบบมาตรฐานของ cyclosporine, prednisone และ azathioprine การรักษาด้วยปราวาสแตตินช่วยลดอุบัติการณ์ของภาวะหัวใจล้มเหลวด้วยการประนีประนอมทางโลหิตวิทยาในหนึ่งปี เพิ่มอัตราการรอดชีวิตเป็นหนึ่งปี (p = 0.025) และลดความเสี่ยงของการเกิดโรคหลอดเลือดหัวใจในระหว่างการปลูกถ่าย โดยแสดงโดย angiography และจากการชันสูตรพลิกศพ (p = 0.049) ).
• การปลูกถ่ายไตได้รับการประเมินในการศึกษาแบบคาดหวัง ไม่มีการควบคุม และไม่สุ่ม (n = 48) ระยะเวลา 4 เดือน ผู้ป่วยได้รับการรักษาพร้อมกันด้วย pravastatin (20 มก.) หรือน้อยกว่า และใช้ยากดภูมิคุ้มกันแบบมาตรฐานของ cyclosporine และ prednisone
ในผู้ป่วยที่ได้รับการปลูกถ่ายไต pravastatin ช่วยลดทั้งอุบัติการณ์ของการปฏิเสธหลายครั้ง อุบัติการณ์ของตอนการปฏิเสธเฉียบพลันที่ยืนยันโดย biopsy และการใช้การฉีดทั้ง prednisolone และ Muromonab-CD3 เป็นระยะ ๆ
05.2 "คุณสมบัติทางเภสัชจลนศาสตร์ -
การดูดซึม
Pravastatin เป็นยาทางปากในรูปแบบที่ใช้งานได้ มันถูกดูดซึมอย่างรวดเร็วและระดับซีรั่มสูงสุดอยู่ที่ 1 & -; 1.5 ชั่วโมงหลังจากการกลืนกิน โดยเฉลี่ย 34% ของขนาดยาทางปากจะถูกดูดซึมโดยมีการดูดซึมที่แน่นอน 17%
การปรากฏตัวของอาหารในทางเดินอาหารทำให้การดูดซึมลดลง แต่ผลในการลดคอเลสเตอรอลของปราวาสแตตินจะเหมือนกันไม่ว่าจะรับประทานโดยมีหรือไม่มีอาหารก็ตาม
หลังจากการดูดซึม 66% ของ Pravastatin จะได้รับการสกัดครั้งแรกจากการไหลเวียนในตับซึ่งเป็นตำแหน่งหลักของการกระทำและเป็นแหล่งหลักของการสังเคราะห์และกำจัดคอเลสเตอรอล LDL ในหลอดทดลอง ได้แสดงให้เห็นว่าปราวาสแตตินถูกขนส่งไปยังเซลล์ตับและไปยังเซลล์อื่นๆ ในระดับที่น้อยกว่ามาก
ในแง่ของการผ่านตับครั้งแรกอย่างมีนัยสำคัญนี้ ความเข้มข้นของยาปราวาสแตตินในพลาสมามีค่าจำกัดในการคาดการณ์ผลการลดไขมันเท่านั้น
ความเข้มข้นในพลาสมาเป็นสัดส่วนกับขนาดยาที่ให้
การกระจาย
ประมาณ 50% ของปราวาสแตตินที่ไหลเวียนนั้นจับกับโปรตีนในพลาสมา
ปริมาณการกระจายประมาณ 0.5 ลิตร/กก.
ปราวาสแตตินจำนวนเล็กน้อยผ่านเข้าสู่น้ำนมของมนุษย์
การเผาผลาญและการกำจัด
Pravastatin ไม่ถูกเผาผลาญอย่างมีนัยสำคัญโดย cytochrome P450 และไม่ดูเหมือนว่าจะเป็นสารตั้งต้นหรือตัวยับยั้งของ P-glycoprotein แต่เป็นซับสเตรตของโปรตีนขนส่งอื่นๆ
หลังจากการบริหารช่องปาก 20% ของขนาดเริ่มต้นจะถูกกำจัดในปัสสาวะและ 70% ในอุจจาระ ครึ่งชีวิตในการกำจัดพลาสม่าของปราวาสแตตินในช่องปากคือหนึ่งและครึ่งถึงสองชั่วโมง
หลังจากการให้ยาทางหลอดเลือดดำ 47% ของขนาดยาจะถูกกำจัดโดยการขับถ่ายของไตและ 53% โดยการขับถ่ายทางเดินน้ำดีและการเปลี่ยนรูปทางชีวภาพ ผลิตภัณฑ์จากการสลายที่สำคัญของปราวาสแตตินคือเมตาบอไลต์ไอโซเมอร์ 3-α-ไฮดรอกซี เมแทบอไลต์นี้มีกิจกรรมการยับยั้ง HMG-CoA reductase หนึ่งในสิบถึงหนึ่งในสี่สิบของสารประกอบต้นกำเนิด
การกวาดล้างของ pravastatin อย่างเป็นระบบคือ 0.81 l / h / kg และการกวาดล้างของไตคือ 0.38 l / h / kg บ่งบอกถึงการหลั่งของท่อ
ประชากรกลุ่มเสี่ยง
ตับไม่เพียงพอ: การได้รับ pravastatin และสารเมตาโบไลต์อย่างเป็นระบบในผู้ป่วยที่เป็นโรคตับแข็งจากแอลกอฮอล์เพิ่มขึ้นประมาณ 50% เมื่อเทียบกับผู้ป่วยที่มีการทำงานของตับตามปกติ
ไตล้มเหลว: ไม่พบการเปลี่ยนแปลงที่มีนัยสำคัญในผู้ป่วยไตวายที่ไม่รุนแรง อย่างไรก็ตาม ภาวะไตไม่เพียงพออย่างรุนแรงและปานกลางสามารถนำไปสู่การเพิ่มขึ้นสองเท่าในการได้รับยาปราวาสแตตินทั้งระบบและสารเมตาโบไลต์ของมัน
05.3 ข้อมูลความปลอดภัยพรีคลินิก -
จากการศึกษาทั่วไปเกี่ยวกับเภสัชวิทยาด้านความปลอดภัย ความเป็นพิษเมื่อให้ยาซ้ำ และความเป็นพิษต่อระบบสืบพันธุ์ ไม่มีความเสี่ยงอื่นใดต่อผู้ป่วยมากกว่าที่คาดไว้เนื่องจากกลไกการออกฤทธิ์ทางเภสัชวิทยา
การศึกษาขนาดยาซ้ำๆ บ่งชี้ว่า pravastatin สามารถทำให้เกิดความเป็นพิษต่อตับและโรคกล้ามเนื้อได้หลายระดับ โดยทั่วไป ผลกระทบอย่างมากต่อเนื้อเยื่อเหล่านี้สามารถเห็นได้ชัดเจนในขนาด 50 เท่าหรือมากกว่าของขนาดยาสูงสุดของมนุษย์ในหน่วยมก./กก.
ในการศึกษา ในหลอดทดลอง และ ในร่างกาย ของพิษวิทยาทางพันธุกรรม ไม่พบหลักฐานของศักยภาพในการกลายพันธุ์
ในการศึกษาการก่อมะเร็งในหนูทดลอง 2 ปีที่ใช้ปราวาสแตตินในขนาด 250 และ 500 มก. / กก. / วัน (≥ 310 เท่าของขนาดยาสูงสุดของมนุษย์ในหน่วยมก. / กก.) การเพิ่มขึ้นอย่างมีนัยสำคัญทางสถิติในอุบัติการณ์ของมะเร็งตับในเพศชายและเพศหญิง และ เฉพาะในเพศหญิงเท่านั้นที่เป็นเนื้องอกในปอด ในการศึกษาสารก่อมะเร็งในหนู 2 ปี ในขนาด 100 มก. / กก. / วัน (125 เท่าของขนาดยาสูงสุดของมนุษย์ในหน่วยมก. / กก.) พบว่าอัตราการเกิดมะเร็งตับเพิ่มขึ้นอย่างมีนัยสำคัญทางสถิติ ในเพศชายเท่านั้น
06.0 ข้อมูลทางเภสัชกรรม -
06.1 สารเพิ่มปริมาณ -
แลคโตสโมโนไฮเดรต, โพลีไวนิลไพร์โรลิโดน, เซลลูโลสไมโครคริสตัลไลน์, โซเดียมครอสคาร์เมลโลส, แมกนีเซียมสเตียเรต, แมกนีเซียมออกไซด์, เหล็กออกไซด์สีเหลือง (E172)
06.2 ความเข้ากันไม่ได้ "-
ไม่เกี่ยวข้อง
06.3 ระยะเวลาที่มีผลใช้บังคับ "-
2 ปี.
06.4 ข้อควรระวังพิเศษสำหรับการจัดเก็บ -
เก็บที่อุณหภูมิไม่เกิน 30 องศาเซลเซียส
เก็บในภาชนะเดิม
06.5 ลักษณะการบรรจุทันทีและเนื้อหาของบรรจุภัณฑ์ -
บลิสเตอร์บรรจุ 10 เม็ด 20 มก.
06.6 คำแนะนำสำหรับการใช้งานและการจัดการ -
ไม่มีคำแนะนำพิเศษ
07.0 ผู้ถือ "การอนุญาตการตลาด" -
ลายเซ็น. S.p.A., Via di Scandicci 37 - ฟลอเรนซ์
08.0 หมายเลขอนุญาตการตลาด -
เอไอซี ยังไม่มีข้อความ ° 027786021
09.0 วันที่อนุญาตครั้งแรกหรือต่ออายุการอนุญาต -
วันที่ได้รับอนุญาตครั้งแรก: 1 มีนาคม 2536
วันที่ต่ออายุครั้งล่าสุด: 1 มีนาคม 2551
10.0 วันที่แก้ไขข้อความ -
พฤษภาคม 2559