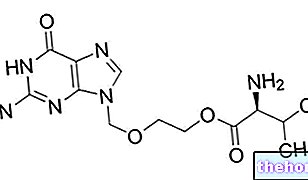
สารออกฤทธิ์: รานิบิซูมาบ
สารละลาย Lucentis 10 มก. / มล. สำหรับฉีด
เม็ดมีดบรรจุภัณฑ์ Lucentis มีจำหน่ายสำหรับขนาดบรรจุภัณฑ์:- สารละลาย Lucentis 10 มก. / มล. สำหรับฉีด
- สารละลาย Lucentis 10 มก. / มล. สำหรับฉีดในหลอดฉีดยาที่บรรจุไว้ล่วงหน้า
เหตุใดจึงใช้ Lucentis? มีไว้เพื่ออะไร?
Lucentis คืออะไร
Lucentis เป็นวิธีการแก้ปัญหาที่จะฉีดเข้าตา Lucentis เป็นหนึ่งในกลุ่มของยาที่เรียกว่า antieovascular agents ประกอบด้วยสารออกฤทธิ์ที่เรียกว่า ranibizumab
Lucentis คืออะไรสำหรับ
Lucentis ใช้ในผู้ใหญ่เพื่อรักษาสภาพตาต่างๆ ที่ทำให้การมองเห็นลดลง
เงื่อนไขเหล่านี้เป็นผลมาจากความเสียหายต่อเรตินา (ชั้นที่ไวต่อแสงที่ด้านหลังดวงตา) ที่เกิดจาก:
- การเจริญเติบโตของหลอดเลือดผิดปกติที่ปล่อยของเหลว (choroidal neovascularization, CNV) ซึ่งพบได้ในสภาวะต่างๆ เช่น โรคจอประสาทตาเสื่อมที่เกี่ยวข้องกับอายุ (AMD) หรือภาวะสายตาสั้นทางพยาธิวิทยา (PM)
- จอประสาทตาบวมน้ำ (บวมตรงกลางเรตินา) อาการบวมนี้อาจเกิดจากโรคเบาหวาน (ภาวะที่เรียกว่า diabetic macular edema (DME)) หรือการอุดตันของเส้นเลือดจอประสาทตา (ภาวะที่เรียกว่า retinal vein occlusion (RVO))
Lucentis ทำงานอย่างไร
Lucentis รับรู้และจับโปรตีนที่เรียกว่า human endothelial vascular growth factor A (VEGF-A) ที่ดวงตาโดยเฉพาะ เมื่อเกิน VEGF-A จะทำให้หลอดเลือดเติบโตผิดปกติและตาบวมซึ่งอาจส่งผลให้หลอดเลือดลดลง . ของการมองเห็นในสภาวะเช่น AMD, PM, DME หรือ RVO การจับ VEGF-A ทำให้ Lucentis สามารถขัดขวางการทำงานของมันและป้องกันการเจริญเติบโตและการบวมที่ผิดปกติ
ในสภาวะเหล่านี้ Lucentis สามารถช่วยรักษาเสถียรภาพและในหลาย ๆ กรณีทำให้การมองเห็นดีขึ้น
ข้อห้าม เมื่อไม่ควรใช้ Lucentis
คุณต้องไม่รับ Lucentis
- หากคุณแพ้รานิบิซูแมบหรือส่วนประกอบอื่นๆ ของยานี้
- หากคุณมี "การติดเชื้อในตาข้างเดียวหรือบริเวณโดยรอบ
- หากคุณมีอาการปวดหรือรอยแดง (การอักเสบของลูกตาอย่างรุนแรง) ในตาข้างเดียว
ข้อควรระวังในการใช้งาน สิ่งที่คุณต้องรู้ก่อนใช้ Lucentis
พูดคุยกับแพทย์ของคุณก่อนรับ Lucentis
- Lucentis ได้รับการ "ฉีดเข้า" ตา ในบางครั้ง "การติดเชื้อในส่วนด้านในของดวงตา" ความเจ็บปวดหรือรอยแดง (การอักเสบ) การหลุดออกหรือการแตกของชั้นใดชั้นหนึ่งในด้านหลังของตา (การลอกออกของจอประสาทตาหรือการแตกและการหลุดหรือการแตกของเยื่อบุผิว) อาจเกิดขึ้นหลังจาก การรักษาด้วย Lucentis. retinal pigment) หรือการขุ่นของเลนส์ (ต้อกระจก) สิ่งสำคัญคือต้องระบุและรักษา "การติดเชื้อที่จอประสาทตาหรือการหลุดลอกออกโดยเร็วที่สุดเท่าที่จะเป็นไปได้ แจ้งให้แพทย์ทราบทันทีหากคุณพบสัญญาณใดๆ เช่น ปวดตาหรือรู้สึกไม่สบายเพิ่มขึ้น ตาแดงแย่ลง" มองเห็นภาพซ้อนหรือลดลง การเพิ่มขึ้นของเม็ดโลหิต ในการมองเห็นหรือเพิ่มความไวต่อแสง
- ในผู้ป่วยบางราย ความดันในดวงตาอาจเพิ่มขึ้นในช่วงเวลาสั้นๆ ทันทีหลังการฉีด เหตุการณ์นี้เป็นสิ่งที่คุณอาจไม่ได้สังเกต ดังนั้นแพทย์ของคุณควรตรวจสอบหลังการฉีดแต่ละครั้ง
- แจ้งให้แพทย์ประจำตัวของคุณทราบ หากคุณเคยมีปัญหาหรือการรักษาสายตามาก่อน หรือเคยเป็นโรคหลอดเลือดสมองหรือสัญญาณของการโจมตีขาดเลือดชั่วคราว (ความอ่อนแอหรืออัมพาตของแขนขาหรือใบหน้า ความยากลำบากในการพูดหรือความเข้าใจ) ข้อมูลนี้จะได้รับการพิจารณาเมื่อประเมินว่า Lucentis เป็นวิธีการรักษาที่เหมาะสมสำหรับคุณหรือไม่
เด็กและวัยรุ่น (อายุต่ำกว่า 18 ปี)
ยังไม่มีการศึกษาการใช้ Lucentis ในเด็กและวัยรุ่น ดังนั้นจึงไม่แนะนำ
ปฏิกิริยา ยาหรืออาหารชนิดใดที่อาจเปลี่ยนผลของ Lucentis
แจ้งให้แพทย์ทราบหากคุณกำลังใช้ ใช้เมื่อเร็วๆ นี้ หรืออาจใช้ยาอื่นๆ
คำเตือน สิ่งสำคัญคือต้องรู้ว่า:
การตั้งครรภ์และให้นมบุตร
- ควรแนะนำให้สตรีมีครรภ์ใช้การคุมกำเนิดอย่างมีประสิทธิผลในระหว่างการรักษา
- ไม่มีประสบการณ์เกี่ยวกับการใช้ Lucentis ในสตรีมีครรภ์ ดังนั้นจึงไม่ทราบถึงความเสี่ยงที่อาจเกิดขึ้น หากคุณกำลังตั้งครรภ์ สงสัยหรือกำลังวางแผนที่จะตั้งครรภ์ โปรดปรึกษาเรื่องนี้กับแพทย์ของคุณก่อนทำการรักษาด้วย Lucentis
- ไม่แนะนำให้ใช้ Lucentis ระหว่างเลี้ยงลูกด้วยนมเนื่องจากไม่ทราบว่า Lucentis ถูกขับออกมาในนมของมนุษย์หรือไม่ ปรึกษาแพทย์หรือเภสัชกรเพื่อขอคำแนะนำก่อนการรักษาด้วย Lucentis
การขับรถและการใช้เครื่องจักร
การมองเห็นพร่ามัวชั่วคราวอาจเกิดขึ้นหลังการรักษาด้วย Lucentis หากเป็นเช่นนี้ ห้ามขับรถหรือใช้เครื่องจักรจนกว่าเงื่อนไขนี้จะได้รับการแก้ไข
ปริมาณ วิธีการ และระยะเวลาในการบริหาร วิธีใช้ Lucentis: Posology
Lucentis จะมอบให้คุณอย่างไร
จักษุแพทย์ของคุณให้ Lucentis เป็นการฉีดเข้าตาเพียงครั้งเดียวภายใต้การดมยาสลบ ปริมาณปกติของการฉีด 1 ครั้งคือ 0.05 มล. (ซึ่งมีสารออกฤทธิ์ 0.5 มก.) ระยะห่างระหว่างสองโดสที่ฉีดเข้าไปในตาข้างเดียวกันควรเป็นเวลาอย่างน้อย 4 สัปดาห์ จักษุแพทย์จะเป็นผู้ฉีดยาทั้งหมดให้กับคุณ
ก่อนการฉีด แพทย์ของคุณจะทำความสะอาดดวงตาของคุณอย่างทั่วถึงเพื่อป้องกันการติดเชื้อ นอกจากนี้ แพทย์ของคุณจะฉีดยาชาเฉพาะที่เพื่อลดหรือป้องกันความเจ็บปวดที่อาจเกิดขึ้นจากการฉีด
การรักษาเริ่มต้นด้วยการฉีด Lucentis หนึ่งครั้งต่อเดือน แพทย์จะตรวจสอบสภาพของดวงตาและขึ้นอยู่กับการตอบสนองต่อการรักษา จะตัดสินว่าจำเป็นต้องรักษาต่อไปหรือไม่และเมื่อใด
คำแนะนำโดยละเอียดสำหรับผู้ใช้สามารถดูได้ที่ส่วนท้ายของเอกสารฉบับนี้ในหัวข้อ "วิธีเตรียมและดูแล Lucentis"
ผู้ป่วยสูงอายุ (อายุ 65 ปีขึ้นไป)
Lucentis สามารถใช้กับผู้ป่วยอายุ 65 ปีขึ้นไปโดยไม่ต้องปรับขนาดยา
หากคุณพลาดยา Lucentis
ติดต่อแพทย์หรือโรงพยาบาลของคุณโดยเร็วที่สุดเพื่อกำหนดเวลานัดหมายใหม่
ก่อนหยุดการรักษาลูเซนทิส
หากคุณกำลังพิจารณาที่จะหยุดการรักษา Lucentis โปรดไปพบแพทย์ในครั้งต่อไปและปรึกษาเรื่องนี้ แพทย์ของคุณจะแนะนำคุณและตัดสินใจว่าคุณจะต้องรับการรักษาด้วย Lucentis นานแค่ไหน
หากคุณมีคำถามเพิ่มเติมเกี่ยวกับการใช้ยานี้ ให้ปรึกษาแพทย์ของคุณ
ผลข้างเคียงของ Lucentis คืออะไร?
เช่นเดียวกับยาทั้งหมด ยานี้สามารถทำให้เกิดผลข้างเคียงได้ แม้ว่าจะไม่ใช่ทุกคนที่ได้รับก็ตาม
ผลข้างเคียงที่เกี่ยวข้องกับการบริหาร Lucentis นั้นเกิดจากตัวยาเองและขั้นตอนการฉีดและส่วนใหญ่ส่งผลกระทบต่อดวงตา
ผลข้างเคียงที่ร้ายแรงที่สุดอธิบายไว้ด้านล่าง:
ผลข้างเคียงที่ร้ายแรงที่พบบ่อย (อาจส่งผลกระทบถึง 1 ใน 10 ของผู้ป่วย): การหลุดหรือฉีกขาดที่ด้านหลังของดวงตา (การหลุดหรือการแตกของจอประสาทตา) ซึ่งแสดงโดยแสงวาบพร้อมกับโฟลตอร์จนถึงการมองเห็นลดลงชั่วคราว หรือการขุ่นของ เลนส์ (ต้อกระจก) ผลข้างเคียงที่ไม่ปกติร้ายแรง (อาจส่งผลกระทบถึง 1 ใน 100 ผู้ป่วย): ตาบอด, การติดเชื้อของลูกตา (endophthalmitis) ที่มีการอักเสบภายในดวงตา
อาการที่คุณอาจพบได้อธิบายไว้ในส่วนที่ 2 ของเอกสารฉบับนี้ (โปรดอ่านหัวข้อที่ 2 "สิ่งที่คุณต้องรู้ก่อนได้รับ Lucentis") ติดต่อแพทย์ของคุณทันทีหากมีผลข้างเคียงเหล่านี้เกิดขึ้น
ผลข้างเคียงที่รายงานบ่อยที่สุดได้อธิบายไว้ด้านล่าง:
ผลข้างเคียงที่พบบ่อยมาก (อาจส่งผลกระทบมากกว่า 1 ใน 10 ผู้ป่วย)
ผลข้างเคียงของการมองเห็น ได้แก่ การอักเสบของดวงตา เลือดออกที่หลังตา (เลือดออกในจอตา) การรบกวนทางสายตา ปวดตา อนุภาคหรือจุดในการมองเห็น (ลอยขึ้น) ตาแดงเฉพาะที่ ระคายเคืองตา ความรู้สึกของร่างกายมีสิ่งแปลกปลอมใน ตา, การผลิตน้ำตาเพิ่มขึ้น, การอักเสบหรือการติดเชื้อของขอบเปลือกตา, ตาแห้ง, ตาแดงหรือคันและความดันในตาเพิ่มขึ้น
ผลข้างเคียงที่มองไม่เห็น ได้แก่ เจ็บคอ คัดจมูก น้ำมูกไหล ปวดศีรษะ และปวดข้อ
ผลข้างเคียงอื่น ๆ ที่อาจเกิดขึ้นหลังการรักษาด้วย Lucentis อธิบายไว้ด้านล่าง:
ผลข้างเคียงที่พบบ่อย
ผลข้างเคียงของการมองเห็น ได้แก่ การมองเห็นที่ลดลง การบวมของส่วนหนึ่งของตา (uvea, กระจกตา), การอักเสบของกระจกตา (ด้านหน้าของตา), รอยเล็ก ๆ บนพื้นผิวของดวงตา, ตาพร่ามัว, มีเลือดออกที่บริเวณที่ฉีด, มีเลือดออกในตา, คันจากตา, แดงและบวม (เยื่อบุตาอักเสบ), ไวต่อแสง, ไม่สบายตา, เปลือกตาบวม, ปวดเปลือกตา ผลข้างเคียงที่มองไม่เห็น ได้แก่ การติดเชื้อทางเดินปัสสาวะเซลล์เม็ดเลือดแดงลดลง (มีอาการเช่น เช่น เหนื่อย หอบ วิงเวียนศีรษะ หน้าซีด) วิตกกังวล ไอ คลื่นไส้ อาการแพ้ต่างๆ เช่น ผื่น ลมพิษ อาการคัน และผื่นแดงของผิวหนัง
ผลข้างเคียงที่ไม่ธรรมดา
ผลข้างเคียงของการมองเห็น ได้แก่ การอักเสบและเลือดออกที่ด้านหน้าของดวงตา การสะสมของหนองในตา การเปลี่ยนแปลงในส่วนกลางของผิวตา ความเจ็บปวดหรือการระคายเคืองที่บริเวณที่ฉีด ความรู้สึกผิดปกติในดวงตา การระคายเคืองของเปลือกตา
หากคุณได้รับผลข้างเคียงใดๆ ให้ปรึกษาแพทย์ ซึ่งรวมถึงผลข้างเคียงที่อาจเกิดขึ้นซึ่งไม่ได้ระบุไว้ในเอกสารฉบับนี้
การรายงานผลข้างเคียง
หากคุณได้รับผลข้างเคียงใดๆ ให้ปรึกษาแพทย์ ซึ่งรวมถึงผลข้างเคียงที่อาจเกิดขึ้นซึ่งไม่ได้ระบุไว้ในเอกสารฉบับนี้ คุณยังสามารถรายงานผลข้างเคียงได้โดยตรงผ่านระบบการรายงานระดับประเทศที่ระบุไว้ในภาคผนวก 5 โดยการรายงานผลข้างเคียง คุณสามารถช่วยให้ข้อมูลเพิ่มเติมเกี่ยวกับความปลอดภัยของยานี้ได้
การหมดอายุและการเก็บรักษา
- เก็บยานี้ให้พ้นสายตาและมือเด็ก
- ห้ามใช้ยานี้หลังจากวันหมดอายุซึ่งระบุไว้บนกล่องและฉลากขวดหลังจาก EXP และหลัง EXP วันหมดอายุหมายถึงวันสุดท้ายของเดือนนั้น
- เก็บในตู้เย็น (2? C - 8? C) อย่าแช่แข็ง
- เก็บขวดในกล่องด้านนอกเพื่อป้องกันยาจากแสง
- อย่าใช้แพ็คเกจที่เสียหาย
เนื้อหาของชุดและข้อมูลอื่นๆ
ลูเซนติสประกอบด้วยอะไรบ้าง
- สารออกฤทธิ์คือ ranibizumab (10 มก. / มล.) แต่ละมล. มีรานิบิซูแมบ 10 มก.
- ส่วนผสมอื่นๆ ได้แก่ α, α-trehalose dihydrate; ฮิสติดีนไฮโดรคลอไรด์, โมโนไฮเดรต; ฮิสติดีน; โพลีซอร์เบต 20; น้ำสำหรับฉีด
คำอธิบายของ Lucentis หน้าตาและเนื้อหาของแพ็ค
Lucentis เป็นสารละลายสำหรับฉีดในขวด (0.23 มล.) สารละลายมีลักษณะเป็นน้ำ ใส ไม่มีสีถึงเหลืองซีด
Lucentis บรรจุในขวดที่บรรจุขวดแก้วของ ranibizumab พร้อมจุกยางคลอโรบิวทิล, เข็มกรองแบบทู่ (18G x 1½″, 1.2 มม. x 40 มม., 5 ไมโครเมตร) สำหรับการถอนเนื้อหาขวด, เข็มฉีดยา (30G x ½″, 0.3 มม. x 13 มม.) และกระบอกฉีดยา (1 มล.) สำหรับถอนเนื้อหาในขวดสำหรับการฉีดเข้าเส้นเลือด ส่วนประกอบทั้งหมดใช้สำหรับการใช้งานครั้งเดียวเท่านั้น
ข้อมูลต่อไปนี้มีไว้สำหรับบุคลากรทางการแพทย์เท่านั้น: โปรดดูหัวข้อ "วิธีให้ Lucentis แก่คุณ"
วิธีเตรียมและดูแล Lucentis
ขวดแบบใช้ครั้งเดียวสำหรับการใช้ทางน้ำวุ้นตาเท่านั้น Lucentis ควรได้รับการดูแลโดยจักษุแพทย์ผู้ทรงคุณวุฒิที่มีประสบการณ์ในการฉีดน้ำวุ้นตา
ใน AMD แบบเปียก ความบกพร่องทางสายตาเนื่องจาก DME, จอประสาทตาบวมน้ำรองจาก RVO หรือ CNV รองจาก PM ปริมาณที่แนะนำของ Lucentis คือ 0.5 มก. ในการฉีดในน้ำวุ้นตาเพียงครั้งเดียว
ซึ่งสอดคล้องกับปริมาตรที่ฉีด 0.05 มล. ช่วงเวลาระหว่างสองโดสที่ฉีดเข้าไปในตาข้างเดียวกันควรมีอย่างน้อยสี่สัปดาห์
การรักษาเริ่มต้นด้วยการฉีดหนึ่งครั้งต่อเดือนจนกว่าจะมีการมองเห็นสูงสุดและ / หรือไม่มีสัญญาณของการเกิดโรคเช่นการเปลี่ยนแปลงในการมองเห็นและการเปลี่ยนแปลงในอาการและอาการของโรคอื่น ๆ ในระหว่างการรักษาอย่างต่อเนื่อง ผู้ป่วยที่มี AMD, DME เปียก และ RVO อาจจำเป็นต้องเริ่มการบำบัดด้วยการฉีดยารายเดือนติดต่อกันสามครั้งขึ้นไป
ดังนั้น แพทย์ควรกำหนดช่วงเวลาการติดตามและการรักษา และควรขึ้นอยู่กับกิจกรรมของโรค ซึ่งตรวจสอบได้จากการประเมินความคมชัดของภาพและ / หรือพารามิเตอร์ทางกายวิภาค
หากในความเห็นของแพทย์ การมองเห็นและพารามิเตอร์ทางกายวิภาคบ่งชี้ว่าผู้ป่วยไม่ได้รับประโยชน์จากการรักษาอย่างต่อเนื่อง ยาลูเซนทิสควรหยุด
การเฝ้าติดตามกิจกรรมของโรคอาจรวมถึงการตรวจทางคลินิก การประเมินการทำงาน หรือเทคนิคการถ่ายภาพ
หากผู้ป่วยได้รับการรักษาตามระบบการรักษาและขยาย เมื่อมองเห็นได้ชัดเจนสูงสุดและ/หรือไม่มีสัญญาณของการเกิดโรค ช่วงเวลาการรักษาอาจค่อยๆ ขยายออกไปจนกว่าจะมีอาการของโรคหรือมีการเสื่อมสภาพในการมองเห็น การทำงาน. ช่วงเวลาการรักษาควรค่อยๆ ขยายออกไปสูงสุด 2 สัปดาห์ในผู้ป่วยที่มี AMD แบบเปียก และอาจขยายได้ถึง 1 เดือนในผู้ป่วย DME ช่วงเวลาการรักษาอาจค่อยๆ ขยายออกไปในการรักษา RVO ด้วยเช่นกัน แต่ไม่มี เป็นข้อมูลเพียงพอที่จะกำหนดระยะเวลาของช่วงเวลาเหล่านี้ เมื่อกิจกรรมของโรคเกิดขึ้นอีกครั้ง ช่วงเวลาการรักษาควรสั้นลงตามไปด้วย
ในการรักษาความบกพร่องทางสายตาที่เกิดจาก CNV ทุติยภูมิถึง PM ผู้ป่วยจำนวนมากต้องการการฉีดเพียงครั้งเดียวหรือสองครั้งในช่วงปีแรก ในขณะที่บางคนต้องการการรักษาบ่อยครั้งกว่า
Lucentis และ photocoagulation เลเซอร์ใน DME และ macular edema รองจาก BRVO
มีประสบการณ์ในการใช้ Lucentis ควบคู่ไปกับการทำ photocoagulation เลเซอร์ เมื่อใช้ในวันเดียวกัน Lucentis ควรได้รับการฉีดอย่างน้อย 30 นาทีหลังการทำ photocoagulation เลเซอร์ Lucentis สามารถให้กับผู้ป่วยที่เคยได้รับการ photocoagulation เลเซอร์ก่อนหน้านี้
Lucentis และการบำบัดด้วยแสงด้วย Visudyne ใน CNV รองถึง PM
ไม่มีประสบการณ์ในการบริหาร Lucentis ร่วมกับ Visudyne ก่อนดำเนินการ ควรตรวจสอบ Lucentis เพื่อดูว่ามีอนุภาคและการเปลี่ยนสีหรือไม่
ขั้นตอนการฉีดยาควรทำภายใต้สภาวะปลอดเชื้อ ซึ่งรวมถึง การฆ่าเชื้อที่มือด้วยการผ่าตัด ถุงมือที่ปราศจากเชื้อ ผ้าม่านที่ปราศจากเชื้อ และเกล็ดกระดี่ที่ปลอดเชื้อ (หรือเทียบเท่า) และความสามารถในการทำ paracentesis ปลอดเชื้อ (ถ้าจำเป็น) การทำหัตถการในน้ำวุ้นตาของผู้ป่วย ประวัติควรได้รับการประเมินอย่างรอบคอบสำหรับปฏิกิริยาภูมิไวเกิน ควรให้ยาสลบอย่างเพียงพอและให้ยาต้านจุลชีพเฉพาะที่ในวงกว้างก่อนการฉีดเพื่อฆ่าเชื้อที่ผิวรอบดวงตา ตา และเปลือกตาตามการปฏิบัติทางคลินิก
เพื่อเตรียม Lucentis สำหรับการฉีดเข้าเส้นเลือดดำ โปรดปฏิบัติตามคำแนะนำด้านล่าง:
ส่วนประกอบทั้งหมดปลอดเชื้อและสำหรับใช้ครั้งเดียวเท่านั้น ต้องไม่ใช้ส่วนประกอบใดๆ ที่มีบรรจุภัณฑ์แสดงร่องรอยความเสียหายหรือถูกดัดแปลง ไม่สามารถรับประกันความปลอดเชื้อได้หากซีลบรรจุภัณฑ์ส่วนประกอบไม่เสียหาย
- ฆ่าเชื้อที่จุกยางด้านนอกของขวดก่อนเก็บ
- ใส่เข็มกรองขนาด 5 µm แบบปลอดเชื้อ (18G x 1½″, 1.2 มม. x 40 มม., 5 µm ที่ให้มา) กับกระบอกฉีดยาขนาด 1 มล. (ให้มาด้วย) ใส่เข็มกรองแบบทู่เข้าที่กึ่งกลางของฝาปิดจนสุด ขวด
- ดึงของเหลวทั้งหมดออกจากขวดโดยถือไว้ในตำแหน่งตั้งตรง เอียงเล็กน้อยเพื่อให้ถอนได้อย่างสมบูรณ์
- ตรวจสอบให้แน่ใจว่าดึงลูกสูบของกระบอกฉีดยาออกไปจนสุดเมื่อล้างขวดเพื่อทำให้เข็มกรองหมด
- ทิ้งเข็มกรองไว้ในขวดและถอดกระบอกฉีดยาออกจากขวดทิ้งเข็มกรองหลังจากดึงเนื้อหาในขวดออกและอย่าใช้สำหรับการฉีดเข้าเส้นเลือด
- ติดตั้งเข็มฉีดยาอย่างแน่นหนาและปลอดเชื้อ (30G x ½″, 0.3 มม. x 13 มม. ที่ให้มา) เข้ากับกระบอกฉีดยา
- ถอดฝาครอบออกจากเข็มฉีดยาอย่างระมัดระวังโดยไม่ต้องถอดเข็มฉีดยาออกจากกระบอกฉีดยา หมายเหตุ: จับฐานสีเหลืองของเข็มฉีดยาขณะถอดฝาครอบออก
- ไล่อากาศออกจากกระบอกฉีดยาอย่างระมัดระวังและปรับขนาดยาเป็น 0.05 มล. ที่กระบอกฉีดยาพร้อมสำหรับการฉีด หมายเหตุ: ห้ามทำความสะอาดเข็มฉีดยา ห้ามดึงลูกสูบกลับ สอดเข็มฉีดยา 3.5-4.0 มม. ไปทางด้านหลังลิมบัส เข้าไปในโถแก้ว หลีกเลี่ยงเส้นเมอริเดียนในแนวนอนและชี้เข็มไปทางศูนย์กลางของโลก ฉีด ปริมาณการฉีด 0.05 มล.; เปลี่ยนไซต์ scleral สำหรับการฉีดครั้งต่อไป หลังการฉีด ห้ามปิดเข็มหรือดึงออกจากกระบอกฉีดยา ทิ้งกระบอกฉีดยาที่ใช้แล้วพร้อมกับเข็มในภาชนะที่เหมาะสมหรือตามข้อกำหนดของท้องถิ่น
เอกสารแพ็คเกจที่มา: AIFA (หน่วยงานยาอิตาลี) เนื้อหาที่เผยแพร่ในเดือนมกราคม 2016 ข้อมูลที่แสดงอาจไม่ทันสมัย
หากต้องการเข้าถึงเวอร์ชันล่าสุด ขอแนะนำให้เข้าถึงเว็บไซต์ AIFA (Italian Medicines Agency) ข้อจำกัดความรับผิดชอบและข้อมูลที่เป็นประโยชน์
01.0 ชื่อผลิตภัณฑ์ยา
LUCENTIS 10 MG / ML โซลูชั่นสำหรับการฉีด
02.0 องค์ประกอบเชิงคุณภาพและเชิงปริมาณ
หนึ่งมล. ประกอบด้วย ranibizumab 10 มก. * ขวดแต่ละขวดมี ranibizumab 2.3 มก. ในสารละลาย 0.23 มล.
* Ranibizumab เป็นชิ้นส่วนของโมโนโคลนอลแอนติบอดีที่มีลักษณะของมนุษย์ซึ่งผลิตขึ้นในเซลล์ของ Escherichia coli โดยเทคโนโลยีรีคอมบิแนนท์ DNA
สำหรับรายการสารปรุงแต่งทั้งหมด ดูหัวข้อ 6.1
03.0 รูปแบบเภสัชกรรม
น้ำยาฉีด
สารละลายในน้ำใส ไม่มีสีถึงเหลืองซีด
04.0 ข้อมูลทางคลินิก
04.1 ข้อบ่งชี้การรักษา
Lucentis ระบุไว้ในผู้ใหญ่สำหรับ:
• การรักษาภาวะจอประสาทตาเสื่อม (AMD) ที่เกี่ยวข้องกับอายุ
• การรักษาความบกพร่องทางสายตาที่เกิดจากภาวะจอประสาทตาบวมน้ำ (DME)
• การรักษาความบกพร่องทางสายตาที่เกิดจาก "macular edema รองถึง retinal vein occlusion (branch RVO หรือ central RVO)
• การรักษาความบกพร่องทางสายตาที่เกิดจาก choroidal neovascularization (CNV) รองจากสายตาสั้นทางพยาธิวิทยา (PM)
04.2 วิทยาและวิธีการบริหาร
Lucentis ควรได้รับการดูแลโดยจักษุแพทย์ที่มีประสบการณ์ในการฉีดน้ำวุ้นตา
Posology สำหรับการรักษา AMD เปียก
ปริมาณที่แนะนำของ Lucentis คือ 0.5 มก. ทุกเดือนโดยการฉีดเข้าเส้นเลือดดำเพียงครั้งเดียว ซึ่งสอดคล้องกับปริมาตรที่ฉีด 0.05 มล.
การรักษาจะดำเนินการทุกเดือนและต่อเนื่องจนกว่าการมองเห็นจะชัดเจนสูงสุด เช่น การมองเห็นของผู้ป่วยจะคงที่สำหรับการตรวจ 3 ครั้งติดต่อกันทุกเดือนในระหว่างการรักษาด้วยรานิบิซูแมบ
ดังนั้นควรตรวจสอบการมองเห็นของผู้ป่วยทุกเดือน
ควรเริ่มการรักษาต่อเมื่อการเฝ้าติดตามบ่งชี้ว่าการมองเห็นลดลงเนื่องจาก AMD แบบเปียก จากนั้นจึงควรฉีดยาทุกเดือนจนกว่าจะมีการมองเห็นที่คงที่อีกครั้งสำหรับการตรวจสอบ 3 เดือนติดต่อกัน ช่วงเวลาระหว่างสองโดสไม่ควรน้อยกว่าหนึ่งเดือน
Posology สำหรับการรักษาความบกพร่องทางสายตาที่เกิดจาก DME หรือ macular edema รองจาก RVO
ปริมาณที่แนะนำของ Lucentis คือ 0.5 มก. ทุกเดือนโดยการฉีดเข้าเส้นเลือดดำเพียงครั้งเดียว ซึ่งสอดคล้องกับปริมาตรที่ฉีด 0.05 มล.
การรักษาจะดำเนินการทุกเดือนและต่อเนื่องจนกว่าการมองเห็นจะชัดเจนสูงสุด เช่น การมองเห็นของผู้ป่วยจะคงที่สำหรับการตรวจ 3 ครั้งติดต่อกันทุกเดือนในระหว่างการรักษาด้วยรานิบิซูแมบ หากไม่มีการปรับปรุงในการมองเห็นในช่วงของการฉีด 3 ครั้งแรก ไม่แนะนำให้ทำการรักษาต่อไป
ดังนั้นควรตรวจสอบการมองเห็นของผู้ป่วยทุกเดือน
ควรเริ่มการรักษาต่อเมื่อการเฝ้าติดตามบ่งชี้ว่าการมองเห็นลดลงเนื่องจาก DME หรือ macular edema รองจาก RVO จากนั้นจึงควรฉีดยารายเดือนจนกว่าจะมีการมองเห็นที่คงที่อีกครั้งสำหรับการตรวจ 3 เดือนติดต่อกัน (ต้องฉีดอย่างน้อย 2 ครั้ง) ช่วงเวลาระหว่างสองปริมาณไม่ควรน้อยกว่าหนึ่งเดือน
Lucentis และ photocoagulation เลเซอร์ใน DME และ macular edema รองจาก BRVO
มีประสบการณ์บางอย่างในการบริหาร Lucentis ควบคู่ไปกับการทำ photocoagulation เลเซอร์ (ดูหัวข้อ 5.1) เมื่อให้ในวันเดียวกัน ควรให้ Lucentis อย่างน้อย 30 นาทีหลังการทำเลเซอร์โฟโตโคอะกลอก สามารถให้ Lucentis แก่ผู้ป่วยที่เคยได้รับ photocoagulation เลเซอร์มาก่อน
Posology สำหรับการรักษาความบกพร่องทางสายตาที่เกิดจาก CNV รองถึง PM
การรักษาควรเริ่มต้นด้วยการฉีดเพียงครั้งเดียว
หากการเฝ้าสังเกตพบสัญญาณของการเกิดโรค เช่น การมองเห็นลดลงและ/หรือสัญญาณของการบาดเจ็บ แนะนำให้ทำการรักษาต่อไป
การตรวจติดตามโรคอาจรวมถึงการตรวจทางคลินิก การตรวจเอกซเรย์คอมพิวเตอร์ (OCT) หรือการตรวจหลอดเลือดด้วยฟลูออเรสซิน (FA)
แม้ว่าผู้ป่วยบางรายอาจต้องฉีดหนึ่งหรือสองครั้งในปีแรกของการรักษา บางคนอาจต้องได้รับการรักษาบ่อยขึ้น (ดูหัวข้อ 5.1) ดังนั้นจึงแนะนำให้ติดตามทุกเดือนในช่วงสองเดือนแรกและอย่างน้อยทุก ๆ สามเดือนในช่วงปีแรกของการรักษา หลังจากปีแรก แพทย์สามารถกำหนดความถี่ของการตรวจติดตามได้
ช่วงเวลาระหว่างสองโดสไม่ควรน้อยกว่าหนึ่งเดือน
Lucentis และการบำบัดด้วยแสงด้วย Visudyne ใน CNV รองถึง PM
ไม่มีประสบการณ์ในการบริหาร Lucentis ร่วมกับ Visudyne
ประชากรพิเศษ
ตับไม่เพียงพอ
ยังไม่มีการศึกษา Lucentis ในผู้ป่วยที่มีภาวะตับไม่เพียงพอ อย่างไรก็ตาม ไม่มีการพิจารณาเป็นพิเศษสำหรับโพเลชั่นนี้
ไตล้มเหลว
ไม่จำเป็นต้องปรับขนาดยาในผู้ป่วยที่มีภาวะไตวาย (ดูหัวข้อ 5.2)
พลเมืองอาวุโส
ไม่จำเป็นต้องปรับขนาดยาในผู้สูงอายุ มีประสบการณ์ "จำกัด" ในผู้ป่วย DME ที่มีอายุเกิน 75 ปี
ประชากรเด็ก
ความปลอดภัยและประสิทธิภาพของ Lucentis ในเด็กและวัยรุ่นที่มีอายุต่ำกว่า 18 ปียังไม่ได้รับการจัดตั้งขึ้น ไม่มีข้อมูล
วิธีการบริหาร
ขวดแบบใช้ครั้งเดียวสำหรับการใช้ในน้ำวุ้นตาเท่านั้น
ก่อนดำเนินการ ควรตรวจสอบ Lucentis เพื่อดูว่ามีอนุภาคและการเปลี่ยนสีหรือไม่
ขั้นตอนการฉีดจะต้องดำเนินการภายใต้สภาวะปลอดเชื้อ ซึ่งรวมถึงการฆ่าเชื้อที่มือ เช่นเดียวกับขั้นตอนการผ่าตัด ถุงมือที่ปลอดเชื้อ ผ้าม่านที่ปลอดเชื้อ และเกล็ดกระดี่ที่ปลอดเชื้อ (หรือเทียบเท่า) และความเป็นไปได้ของการทำพาราเซนเทซิสที่ปลอดเชื้อ (หากจำเป็น ควรมีการประเมินประวัติผู้ป่วยเกี่ยวกับปฏิกิริยาภูมิไวเกินก่อนทำหัตถการในน้ำวุ้นตา (ดูหัวข้อ 4.4) ควรให้ยาสลบอย่างเพียงพอและให้ยาต้านจุลชีพเฉพาะที่ในวงกว้างก่อนการฉีดเพื่อฆ่าเชื้อที่ผิวรอบดวงตา ตา และเปลือกตาตามการปฏิบัติทางคลินิก
สำหรับข้อมูลเกี่ยวกับการเตรียม Lucentis ดูหัวข้อ 6.6
ใส่เข็มฉีดยา 3.5-4.0 มม. หลังลิมบัสเข้าไปในห้องน้ำเลี้ยงโดยหลีกเลี่ยงเส้นเมอริเดียนในแนวนอนและชี้เข็มไปทางกึ่งกลางของลูกตา ฉีดปริมาตรฉีด 0.05 มล. เปลี่ยนไซต์ scleral สำหรับการฉีดครั้งต่อไป
04.3 ข้อห้าม
ภูมิไวเกินต่อสารออกฤทธิ์หรือสารเพิ่มปริมาณใด ๆ ที่ระบุไว้ในหัวข้อ 6.1
ผู้ป่วยที่มีการติดเชื้อที่ตาหรือรอบตาในปัจจุบันหรือที่น่าสงสัย
ผู้ป่วยที่มีการอักเสบของลูกตาอย่างรุนแรงอย่างต่อเนื่อง
04.4 คำเตือนพิเศษและข้อควรระวังที่เหมาะสมสำหรับการใช้งาน
ปฏิกิริยาที่เกี่ยวข้องกับการฉีดเข้าเส้นเลือดดำ
การฉีดเข้าเส้นเลือดขอด รวมทั้งผู้ที่เป็นโรคลูเซนทิส มีความเกี่ยวข้องกับโรคเยื่อบุโพรงมดลูกอักเสบ การอักเสบในลูกตา การลอกของม่านตาที่เป็นรูม่านตา การแตกของม่านตา และต้อกระจกที่กระทบกระเทือนจิตใจ (ดูหัวข้อ 4.8) ควรใช้เทคนิคการฉีดปลอดเชื้อที่เหมาะสมในการบริหาร Lucentis นอกจากนี้ ผู้ป่วยควรได้รับการตรวจสอบในสัปดาห์หลังการฉีดเพื่อให้สามารถรักษาได้อย่างรวดเร็วในกรณีที่มีการติดเชื้อ ผู้ป่วยควรได้รับคำแนะนำในการรายงานอาการที่บ่งบอกถึง endophthalmitis หรือเหตุการณ์ข้างต้นโดยไม่ชักช้า
ความดันลูกตาเพิ่มขึ้น
ความดันในลูกตาเพิ่มขึ้นชั่วคราว (IOP) ภายใน 60 นาทีของการฉีด Lucentis นอกจากนี้ยังสังเกตเห็นการเพิ่มขึ้นของ IOP เป็นเวลานาน (ดูหัวข้อ 4.8) ควรตรวจสอบและรักษาความดันในลูกตาและการไหลเวียนของเส้นประสาทตาอย่างเหมาะสม
การรักษาทวิภาคี
ข้อมูลที่จำกัดเกี่ยวกับการใช้ Lucentis ในระดับทวิภาคี (รวมถึงการให้ยาในวันเดียวกัน) ไม่ได้บ่งชี้ถึงความเสี่ยงที่เพิ่มขึ้นของเหตุการณ์ไม่พึงประสงค์ที่เป็นระบบเมื่อเทียบกับการรักษาข้างเดียว
ภูมิคุ้มกัน
มีศักยภาพในการสร้างภูมิคุ้มกันด้วย Lucentis เนื่องจากมีความเป็นไปได้ที่จะมีการสัมผัสอย่างเป็นระบบมากขึ้นในอาสาสมัครที่มี DME จึงไม่สามารถยกเว้นความเสี่ยงที่เพิ่มขึ้นของการเกิดภาวะภูมิไวเกินในผู้ป่วยรายนี้ได้ ผู้ป่วยควรได้รับการศึกษาเกี่ยวกับวิธีการรายงานว่าการอักเสบในลูกตาแย่ลงหรือไม่เนื่องจากอาจเป็นอาการทางคลินิกที่เกิดจาก การก่อตัวของแอนติบอดีในลูกตา
ใช้ร่วมกับสารต้าน VEGF อื่นๆ (vascular endothelial growth factor)
ต้องไม่บริหารให้ Lucentis ร่วมกับผลิตภัณฑ์ยาต้าน VEGF อื่นๆ (ทั้งทางร่างกายและทางตา)
Lucentis หยุด
ไม่ควรให้ยาและไม่ควรให้การรักษาต่อก่อนการรักษาตามกำหนดครั้งต่อไปในกรณีของ:
• การลดลงของความชัดเจนของภาพที่แก้ไขได้ดีที่สุด (BCVA) ≥30 ตัวอักษร เมื่อเทียบกับการประเมินครั้งล่าสุด
• ความดันลูกตา ≥30 mmHg;
• จอประสาทตาแตก;
• "เลือดออกใต้จอประสาทตาขยายไปถึงศูนย์กลางของ fovea หรือถ้าขอบเขตของการตกเลือดอยู่ที่ ≥50% ของพื้นที่รอยโรคทั้งหมด";
• การผ่าตัดลูกตาดำเนินการหรือวางแผนภายใน 28 วันก่อนหน้าหรือถัดไป
การแตกของเยื่อบุผิวเม็ดสีเรตินา
ปัจจัยเสี่ยงที่เกี่ยวข้องกับการเริ่มต้นของการแตกของเยื่อบุผิวของเม็ดสีเรตินาหลังจากการรักษาด้วยยาต้าน VEGF สำหรับ AMD แบบเปียก ได้แก่ การหลุดลอกของเยื่อบุผิวที่มีเม็ดสีม่านตาสูง เมื่อเริ่มต้นการรักษาด้วย Lucentis ควรใช้ความระมัดระวังในผู้ป่วยที่มีปัจจัยเสี่ยงเหล่านี้ในการแตกของเยื่อบุผิวสีม่านตา
Regmatogenous retinal detachment หรือ macular holes
ควรหยุดการรักษาในบุคคลที่มีม่านตาลอกออกหรือรูจุดภาพชัดระยะที่ 3 หรือ 4
ประชากรที่มีข้อมูลจำกัด
มีเพียงประสบการณ์ที่จำกัดในการรักษาผู้ป่วยที่เป็นโรค DME รองจากเบาหวานชนิดที่ 1 Lucentis ยังไม่ได้รับการศึกษาในผู้ป่วยที่เคยได้รับการฉีดทางน้ำวุ้นตาในผู้ป่วยที่ติดเชื้อในระบบที่ใช้งานอยู่ เช่น retinal detachment หรือ macular hole นอกจากนี้ยังไม่มีประสบการณ์ในการรักษาด้วย Lucentis ในผู้ป่วยเบาหวานที่มี HbAlc มากกว่า 12% และความดันโลหิตสูงที่ไม่สามารถควบคุมได้ แพทย์ควรพิจารณาการขาดข้อมูลเมื่อทำการรักษาผู้ป่วยเหล่านี้
ในผู้ป่วย PM มีข้อมูลที่จำกัดเกี่ยวกับผลของ Lucentis ในผู้ป่วยที่เคยรักษาด้วยโฟโตไดนามิกบำบัดด้วย verteporfin (vPDT) ไม่ประสบผลสำเร็จมาก่อน นอกจากนี้ ในขณะที่ผลที่สม่ำเสมอพบได้ในอาสาสมัครที่มีรอยโรค subfoveal และ juxtafoveal มีข้อมูลไม่เพียงพอเกี่ยวกับผลกระทบ ของ Lucentis ในวิชา PM ที่มีรอยโรคภายนอก
ผลต่อระบบหลังการให้น้ำวุ้นตา
มีรายงานเกี่ยวกับเหตุการณ์ไม่พึงประสงค์ที่เกี่ยวกับระบบรวมทั้งอาการตกเลือดในตาและเหตุการณ์ลิ่มเลือดอุดตันในหลอดเลือดแดงหลังการฉีดสารยับยั้ง VEGF ทางน้ำวุ้นตา
มีข้อมูลที่จำกัดเกี่ยวกับความปลอดภัยในการรักษา DME, macular edema ที่เกิดจาก RVO และ CNV รองจาก PM ในผู้ป่วยที่มีประวัติโรคหลอดเลือดสมองหรือขาดเลือดชั่วคราว ควรใช้ความระมัดระวังเป็นพิเศษในการรักษาผู้ป่วยดังกล่าว (ดูหัวข้อ 4.8)
ตอนก่อนหน้าของ RVO สาขาขาดเลือดและ RVO ภาคกลาง
มีประสบการณ์ที่จำกัดในการรักษาผู้ป่วยที่มี RVO ตอนก่อนหน้าและผู้ป่วยที่มี RVO แขนงขาดเลือด (BRVO) และ RVO ส่วนกลาง (CRVO) ในผู้ป่วยที่มี RVO ที่สูญเสียความสามารถในการมองเห็นและมีอาการทางคลินิกของภาวะขาดเลือดขาดเลือดที่ไม่สามารถย้อนกลับได้ ไม่แนะนำ.
04.5 ปฏิกิริยากับผลิตภัณฑ์ยาอื่น ๆ และรูปแบบอื่น ๆ ของการโต้ตอบ
ไม่มีการศึกษาปฏิสัมพันธ์แบบเดิม
สำหรับการใช้ photodynamic therapy (PDT) ร่วมกับ verteporfin และ Lucentis ใน AMD และ PM แบบเปียก ดูหัวข้อ 5.1
สำหรับการใช้เลเซอร์โฟโตโคอะเจเลชันร่วมกับลูเซนทิสในการรักษา DME และ BRVO ดูหัวข้อ 4.2 และ 5.1
04.6 การตั้งครรภ์และให้นมบุตร
ผู้หญิงที่มีศักยภาพในการคลอดบุตร / การคุมกำเนิดในสตรี
ผู้หญิงที่มีศักยภาพในการคลอดบุตรควรใช้การคุมกำเนิดอย่างมีประสิทธิผลในระหว่างการรักษา
การตั้งครรภ์
สำหรับรานิบิซูแมบ ไม่มีข้อมูลทางคลินิกเกี่ยวกับการตั้งครรภ์ที่เปิดเผย การศึกษาในลิงแสมไม่แสดงผลที่เป็นอันตรายโดยตรงหรือโดยอ้อมในส่วนที่เกี่ยวกับการตั้งครรภ์หรือการพัฒนาของตัวอ่อน / ทารกในครรภ์ (ดูหัวข้อ 5.3) การได้รับ ranibizumab อย่างเป็นระบบต่ำหลังจากการบริหารตา แต่เนื่องจากกลไกของการกระทำ ranibizumab จึงควรได้รับการพิจารณาว่าอาจก่อให้เกิดการก่อมะเร็งและตัวอ่อน / foetotoxic ดังนั้น ไม่ควรใช้ ranibizumab ในระหว่างตั้งครรภ์ เว้นแต่ผลประโยชน์ที่คาดหวังจะมีมากกว่าความเสี่ยงที่อาจเกิดกับทารกในครรภ์ ผู้หญิงที่วางแผนจะตั้งครรภ์และรับการรักษาด้วยรานิบิซูแมบ ควรรออย่างน้อย 3 เดือนหลังจากให้ยารานิบิซูแมบครั้งสุดท้ายก่อนตั้งครรภ์
การตั้งครรภ์
ไม่ทราบว่า Lucentis ถูกขับออกมาในนมของมนุษย์หรือไม่ ขอแนะนำไม่ให้นมลูกขณะใช้ Lucentis
ภาวะเจริญพันธุ์
ไม่มีข้อมูลเกี่ยวกับภาวะเจริญพันธุ์
04.7 ผลกระทบต่อความสามารถในการขับขี่และการใช้เครื่องจักร
ขั้นตอนการรักษา Lucentis อาจทำให้เกิดการรบกวนทางสายตาชั่วคราวซึ่งอาจส่งผลต่อความสามารถในการขับหรือใช้เครื่องจักร (ดูหัวข้อ 4.8) ผู้ป่วยที่มีอาการเหล่านี้ไม่ควรขับรถหรือใช้เครื่องจักรจนกว่าการรบกวนทางสายตาชั่วคราวเหล่านี้จะยุติลง
04.8 ผลกระทบที่ไม่พึงประสงค์
สรุปข้อมูลความปลอดภัย
อาการไม่พึงประสงค์ส่วนใหญ่ที่รายงานหลังการให้ยา Lucentis เกี่ยวข้องกับขั้นตอนการฉีดยาทางน้ำวุ้นตา
อาการไม่พึงประสงค์จากตาที่รายงานบ่อยที่สุดหลังการฉีด Lucentis ได้แก่ อาการปวดตา ภาวะเลือดคั่งในดวงตา ความดันในลูกตาเพิ่มขึ้น ภาวะน้ำวุ้นตาอักเสบ การหลุดของวุ้นตา เลือดออกในจอประสาทตา การรบกวนทางสายตา ภาวะลอยน้ำ (น้ำวุ้นตา) เลือดออกในเยื่อบุตา ระคายเคืองตา ความรู้สึกของสิ่งแปลกปลอมใน ตา, น้ำตาไหลเพิ่มขึ้น, เกล็ดกระดี่, ตาแห้งและคันตา
อาการไม่พึงประสงค์จากตาที่รายงานบ่อยที่สุด ได้แก่ ปวดศีรษะ หลอดอาหารอักเสบ และปวดข้อ
อาการไม่พึงประสงค์ที่รายงานไม่บ่อยแต่ที่ร้ายแรงกว่านั้น ได้แก่ endophthalmitis, blindness, retinal detachment, retinal rupture และ iatrogenic traumatic cataract (ดูหัวข้อ 4.4)
ผู้ป่วยควรได้รับแจ้งถึงอาการของอาการข้างเคียงที่อาจเกิดขึ้นเหล่านี้ และแนะนำให้แจ้งให้แพทย์ทราบ หากพบอาการ เช่น ปวดตาหรือรู้สึกไม่สบายตามากขึ้น ตาแดงแย่ลง มองเห็นภาพซ้อนหรือลดลง จำนวนน้ำวุ้นตาที่เพิ่มขึ้น หรือ " เพิ่มความไวต่อแสง
อาการไม่พึงประสงค์ที่รายงานหลังการใช้ Lucentis ในการศึกษาทางคลินิกสรุปไว้ในตารางด้านล่าง
ตารางปฏิกิริยาที่ไม่พึงประสงค์ #
อาการไม่พึงประสงค์แสดงตามระดับอวัยวะของระบบและความถี่โดยใช้แบบแผนต่อไปนี้: พบบ่อยมาก (≥1 / 10), ร่วมกัน (≥1 / 100,
การติดเชื้อและการแพร่ระบาด
ธรรมดามาก โพรงจมูกอักเสบ
ทั่วไป การติดเชื้อทางเดินปัสสาวะ *
ความผิดปกติของเลือดและระบบน้ำเหลือง
ทั่วไป โรคโลหิตจาง
ความผิดปกติของระบบภูมิคุ้มกัน
ทั่วไป ภูมิไวเกิน
ความผิดปกติทางจิตเวช
ทั่วไป ความวิตกกังวล
ความผิดปกติของระบบประสาท
ธรรมดามาก ปวดศีรษะ
ความผิดปกติของดวงตา
ธรรมดามาก โรคน้ำวุ้นตาอักเสบ, การหลุดออกจากน้ำเลี้ยง, เลือดออกในจอประสาทตา, การรบกวนทางสายตา, อาการปวดตา, น้ำเลี้ยงลูกตา, เลือดออกในตา, การระคายเคืองตา, ความรู้สึกของร่างกายแปลกปลอมในดวงตา, น้ำตาไหลเพิ่มขึ้น, เกล็ดกระดี่, ตาแห้ง, ภาวะเลือดคั่งในตา, คันตา
ทั่วไป จอประสาทตาเสื่อม, จอประสาทตาผิดปกติ, จอประสาทตาลอก, ฉีกม่านตา, ลอกเยื่อบุผิวเม็ดสีเรตินาออก, เยื่อบุผิวสีม่านตาฉีกขาด, การมองเห็นลดลง, เลือดออกในน้ำวุ้นตา, ความผิดปกติของน้ำเลี้ยง, ม่านตาอักเสบ, ม่านตาอักเสบ, ม่านตาอักเสบ, ต้อกระจก, ต้อกระจกหลังแคปซูล, ต้อกระจก โรคไขข้ออักเสบ, การเสียดสีของกระจกตา, ปฏิกิริยาห้องด้านหน้า, ตาพร่ามัว, เลือดออกบริเวณที่ฉีด, เลือดออกในตา, เยื่อบุตาอักเสบ, เยื่อบุตาอักเสบ
แพ้, น้ำมูกไหล, กะพริบเป็นแสง, กลัวแสง, ไม่สบายตา, บวมที่เปลือกตา, ปวดเปลือกตา, ภาวะเลือดคั่งในเยื่อบุตา
ผิดปกติ ตาบอด, endophthalmitis, hypopion, hyphema, keratopathy, iris synechiae, การสะสมของกระจกตา, อาการบวมน้ำที่กระจกตา, striae ของกระจกตา, ความเจ็บปวดในบริเวณที่ฉีด, การระคายเคืองบริเวณที่ฉีด, ความรู้สึกผิดปกติในดวงตา, การระคายเคืองของเปลือกตา
ความผิดปกติของระบบทางเดินหายใจ ทรวงอก และทางเดินอาหาร
ทั่วไป ไอ
ความผิดปกติของระบบทางเดินอาหาร
ทั่วไป คลื่นไส้
ความผิดปกติของผิวหนังและเนื้อเยื่อใต้ผิวหนัง
ทั่วไป อาการแพ้ (ผื่น, ลมพิษ, คัน, ผื่นแดง)
ความผิดปกติของกล้ามเนื้อและกระดูกและเนื้อเยื่อเกี่ยวพัน
ธรรมดามาก ปวดข้อ
การตรวจวินิจฉัย
ธรรมดามาก ความดันลูกตาเพิ่มขึ้น
# อาการไม่พึงประสงค์ถูกกำหนดเป็นเหตุการณ์ไม่พึงประสงค์ (อย่างน้อย 0.5 เปอร์เซ็นต์ของผู้ป่วย) ที่เกิดขึ้นในอัตราที่สูงขึ้น (อย่างน้อย 2 เปอร์เซ็นต์) ในผู้ป่วยที่ได้รับการรักษาด้วย Lucentis 0.5 มก. เมื่อเทียบกับผู้ที่ได้รับการควบคุม (sham หรือ PDT เวอร์เทพอร์ฟิน)
* สังเกตเฉพาะในประชากรที่มี DME
อาการไม่พึงประสงค์ที่เกี่ยวข้องกับหมวดยา
ในการศึกษา AMD แบบเปียกระยะที่ 3 ความถี่โดยรวมของการตกเลือดนอกตาเหตุการณ์ไม่พึงประสงค์ที่อาจเกี่ยวข้องกับสารยับยั้ง VEGF (ปัจจัยการเจริญเติบโตของหลอดเลือดที่บุผนังหลอดเลือด) เพิ่มขึ้นเล็กน้อยในผู้ป่วยที่ได้รับการรักษาด้วย ranibizumab อย่างไรก็ตาม ไม่มี ความสอดคล้องกัน รูปแบบการตกเลือดที่แตกต่างกัน มีความเสี่ยงทางทฤษฎีของเหตุการณ์ลิ่มเลือดอุดตันในหลอดเลือด ซึ่งรวมถึงโรคหลอดเลือดสมองและกล้ามเนื้อหัวใจตาย ซึ่งเป็นผลมาจากการใช้สารยับยั้ง VEGF ในน้ำวุ้นตา พบอุบัติการณ์การเกิดลิ่มเลือดอุดตันในหลอดเลือดแดงต่ำในการทดลองทางคลินิกกับ Lucentis ในผู้ป่วยที่เป็น AMD, DME, RVO และ PM และไม่พบความแตกต่างระหว่างกลุ่ม ranibizumab เมื่อเทียบกับกลุ่มควบคุม
การรายงานอาการไม่พึงประสงค์ที่น่าสงสัย
การรายงานอาการไม่พึงประสงค์ที่น่าสงสัยซึ่งเกิดขึ้นหลังจากการอนุมัติผลิตภัณฑ์ยามีความสำคัญเนื่องจากช่วยให้สามารถตรวจสอบอัตราส่วนประโยชน์ / ความเสี่ยงของผลิตภัณฑ์ยาได้อย่างต่อเนื่อง ขอให้ผู้เชี่ยวชาญด้านการดูแลสุขภาพรายงานอาการไม่พึงประสงค์ที่น่าสงสัยผ่านทางสำนักงานยาแห่งอิตาลี , เว็บไซต์: https://www.aifa.gov.it/content/segnalazioni-reazioni-avverse
04.9 ใช้ยาเกินขนาด
มีรายงานกรณีของการใช้ยาเกินขนาดโดยไม่ได้ตั้งใจจากการทดลองทางคลินิกในข้อมูล AMD แบบเปียกและข้อมูลหลังการขาย อาการไม่พึงประสงค์ที่พบบ่อยที่สุดที่เกี่ยวข้องกับกรณีเหล่านี้ ได้แก่ ความดันในลูกตาเพิ่มขึ้น ตาบอดชั่วคราว การมองเห็นลดลง อาการบวมน้ำที่กระจกตา และความเจ็บปวด หากใช้ยาเกินขนาด ควรติดตามและรักษาความดันในลูกตาตามที่แพทย์เห็นว่าจำเป็น
05.0 คุณสมบัติทางเภสัชวิทยา
05.1 คุณสมบัติทางเภสัชพลศาสตร์
กลุ่มเภสัชบำบัด: จักษุวิทยา ยาต้านเส้นเลือดใหม่ รหัส ATC: S01LA04
รานิบิซูแมบคือชิ้นส่วนรีคอมบิแนนท์โมโนโคลนัลแอนติบอดีที่ทำให้มีลักษณะของมนุษย์ที่มุ่งต้านปัจจัยการเจริญของบุผนังหลอดเลือดของมนุษย์ A (VEGF-A) มันจับกับไอโซฟอร์มของ VEGF-A ที่มีสัมพรรคภาพสูง (เช่น VEGF110, VEGF121 และ VEGF165) ดังนั้นจึงป้องกันการจับ VEGF-A กับรีเซพเตอร์ VEGFR-1 และ VEGFR-2 ของมัน กับรีเซพเตอร์ของมันนำไปสู่การงอกขยายของเซลล์บุผนังหลอดเลือดเพื่อ neovascularization และการเพิ่มขึ้นของการซึมผ่านของหลอดเลือดซึ่งเชื่อว่ามีส่วนทำให้เกิดความก้าวหน้าของรูปแบบ neovascular ของการเสื่อมสภาพที่เกี่ยวข้องกับอายุ สายตาสั้นทางพยาธิวิทยา หรือการมองเห็นลดลงซึ่งเกิดจากอาการบวมน้ำที่จุดภาพชัดของเบาหวานหรือ "Macular edema รองจาก RVO
การรักษา AMD แบบเปียก
สำหรับ AMD แบบเปียก ความปลอดภัยและประสิทธิภาพทางคลินิกของ Lucentis ได้รับการประเมินในการศึกษาแบบสุ่มตัวอย่าง ปกปิดทั้งสองด้าน หลอกหรือควบคุมอย่างแข็งขันเป็นเวลา 24 เดือน 3 ครั้งในผู้ป่วยที่เป็นโรค AMD เกี่ยวกับหลอดเลือด ผู้ป่วยทั้งหมด 1,323 คน (879 ที่รักษาและ 444 กลุ่มควบคุม) ถูกลงทะเบียนในการศึกษาเหล่านี้
ในการศึกษา FVF2598g (MARINA) ผู้ป่วย 716 รายที่มีรอยโรค choroidal neovascularization (CNV) คลาสสิกหรือไสยน้อยที่สุดโดยไม่มีส่วนประกอบแบบคลาสสิกได้รับการฉีด Lucentis 0.3 มก. (n = 238) ทุกเดือนหรือ 0.5 มก. (n = 240) หรือการฉีดหลอก (n = 238).
ในการศึกษา FVF2587g (ANCHOR) ผู้ป่วย 423 รายที่เป็น CNV แบบคลาสสิกส่วนใหญ่ได้รับการรักษาอย่างใดอย่างหนึ่งต่อไปนี้: 1) การฉีด Lucentis 0.3 มก. และ PDT sham เข้าเส้นเลือดทุกเดือน (n = 140); 2) การฉีด Lucentis 0.5 มก. และ PDT sham ทางหลอดเลือดดำทุกเดือน (n = 140); หรือ 3) การฉีดเสมหะทางน้ำวุ้นตาและ PDT ด้วย verteporfin (n = 143)PDT ร่วมกับ verteporfin หรือ sham ร่วมกับการฉีด Lucentis ครั้งแรกและต่อมาทุกๆ 3 เดือนหาก fluorangiography แสดงการคงอยู่หรือการเริ่มต้นใหม่ของการรั่วไหลของหลอดเลือด
การค้นพบที่สำคัญสรุปไว้ในตารางที่ 1, 2 และรูปที่ 1
ตารางที่ 1 ผลลัพธ์ในเดือนที่ 12 และเดือนที่ 24 ในการศึกษา FVF2598g (MARINA)
แอพ
ตารางที่ 2 ผลลัพธ์ในเดือนที่ 12 และเดือนที่ 24 ในการศึกษา FVF2587g (ANCHOR)
ตาราง
ผลการศึกษาทั้งสองแสดงให้เห็นว่าการรักษาด้วย ranibizumab อย่างต่อเนื่องอาจเป็นประโยชน์ในผู้ป่วยที่สูญเสีย BCVA ≥15 ตัวอักษรในปีแรกของการรักษา
การศึกษา FVF3192g (PIER) เป็นแบบ randomized, double-blind, sham-controlled study เพื่อประเมินความปลอดภัยและประสิทธิภาพของ Lucentis ในผู้ป่วย 184 รายที่เป็น neovascular AMD ทุกรูปแบบ ผู้ป่วยได้รับการฉีด Lucentis 0.3 มก. (n = 60) ทางน้ำวุ้นตาหรือ 0.5 มก. (n = 61) หรือการฉีดหลอก (n = 63) เดือนละครั้งเป็นเวลา 3 ครั้งติดต่อกัน ตามด้วยหนึ่งครั้งทุกๆ 3 เดือน จากเดือนที่ 14 ของการศึกษาผู้ป่วยที่รับการรักษาด้วยการฉีดหลอกได้เข้ารับการรักษา การรักษาด้วยรานิบิซูแมบและตั้งแต่เดือนที่ 19 สามารถทำการรักษาได้บ่อยขึ้น ผู้ป่วยที่รักษาด้วย Lucentis ในการศึกษา PIER ได้รับการรักษาทั้งหมด 10 ครั้งโดยเฉลี่ย
จุดยุติประสิทธิภาพหลักคือการเปลี่ยนแปลงเฉลี่ยของการมองเห็นที่ 12 เดือนเมื่อเทียบกับการตรวจวัดพื้นฐาน หลังจากการมองเห็นเพิ่มขึ้นครั้งแรก (หลังจากให้ยาทุกเดือน) โดยเฉลี่ย การมองเห็นของผู้ป่วยลดลงเมื่อให้ยารายไตรมาส กลับสู่การตรวจวัดพื้นฐานที่เดือนที่ 12 และผลกระทบนี้ยังคงอยู่ในผู้ป่วยส่วนใหญ่ที่ได้รับการรักษา ด้วย ranibizumab (82%) ที่ เดือนที่ 24. ข้อมูลจากผู้ป่วยจำนวนจำกัดที่ถูกย้ายไปยังการรักษาด้วย ranibizumab หลังจากการรักษาหลอกมามากกว่าหนึ่งปี ชี้ให้เห็นว่าการเริ่มต้นการรักษาตั้งแต่เนิ่นๆ อาจเกี่ยวข้องกับการรักษา "ความคมชัดของภาพ" ที่ดีขึ้น
ในการศึกษาทั้ง MARINA และ ANCHOR การปรับปรุงความคมชัดของการมองเห็นที่สังเกตได้จาก Lucentis 0.5 มก. ที่ 12 เดือนนั้นมาพร้อมกับประโยชน์ที่รายงานโดยผู้ป่วยซึ่งวัดโดยคะแนนแบบสอบถามฟังก์ชั่นการมองเห็นของ National Eye Institute (VFQ-25) ความแตกต่างระหว่าง Lucentis 0.5 มก. และประเมินกลุ่มควบคุมทั้งสองด้วยค่า p ตั้งแต่ 0.009 ถึง
ประสิทธิภาพของ Lucentis ในการรักษา AMD แบบเปียกได้รับการยืนยันในการศึกษาหลังการขายของ AMD ข้อมูลจากการศึกษาสองชิ้น (MONT BLANC, BPD952A2308 และ DENALI, BPD952A2309) ไม่ได้แสดงผลเพิ่มเติมของการใช้ verteporfin แบบผสมผสาน (Visudyne PDT) และ Lucentis เทียบกับ Lucentis เพียงอย่างเดียว
การรักษาความบกพร่องทางสายตาเนื่องจาก DME
ความปลอดภัยและประสิทธิภาพของ Lucentis ได้รับการประเมินในการศึกษาแบบ randomized, double-blind, sham-controlled หรือ active 12 เดือนสองครั้งในผู้ป่วยที่มีการมองเห็นลดลงอันเนื่องมาจากเบาหวาน macular edema ผู้เข้าร่วมการศึกษาทั้งหมด 496 คน (ใช้งาน 336 คน) และกลุ่มควบคุม 160 กลุ่ม) ส่วนใหญ่เป็นเบาหวานชนิดที่ 2 ผู้ป่วยที่ได้รับการรักษา 28 รายเป็นเบาหวานชนิดที่ 1
ในระยะที่ 2 ของการศึกษา D2201 (RESOLVE) ผู้ป่วย 151 รายได้รับการรักษาด้วย ranibizumab (6 มก. / มล., n = 51, 10 มก. / มล., n = 51) หรือหลอก (n = 49) ด้วยการฉีดน้ำวุ้นตาหนึ่งครั้งต่อเดือน จนกว่าจะตรงตามเกณฑ์ที่กำหนดไว้ล่วงหน้า ปริมาณยาเริ่มต้นของ ranibizumab (0.3 มก. หรือ 0.5 มก.) สามารถเพิ่มเป็นสองเท่าได้ตลอดเวลาในระหว่างการศึกษาหลังการฉีดครั้งแรก อนุญาตให้ใช้ Laser photocoagulation เป็นการรักษาช่วยชีวิตตั้งแต่เดือนที่ 3 ในแขนทั้งสองของการรักษา มีสองส่วน: ส่วนการสำรวจ (ผู้ป่วย 42 รายแรกที่เข้ารับการรักษาในเดือนที่ 6) และส่วนการยืนยัน (ผู้ป่วยที่เหลือ 109 รายเข้ารับการตรวจในเดือนที่ 12)
ผลการวิจัยที่สำคัญจากส่วนการยืนยันของการศึกษา (2/3 ของผู้ป่วย) สรุปไว้ในตารางที่ 3
ตารางที่ 3 ผลลัพธ์ในเดือนที่ 12 ในการศึกษา D2201 (RESOLVE) (ประชากรการศึกษาทั้งหมด)
แอพ
ในการศึกษาระยะที่ 3 D2301 (RESTORE) ผู้ป่วย 345 รายที่มีความบกพร่องทางสายตาเนื่องจากอาการบวมน้ำที่จุดภาพชัดได้รับการสุ่มให้ได้รับ "การฉีดเข้าน้ำวุ้นตาขนาด 0.5 มก. ranibizumab เป็นยาเดี่ยวและการทำ photocoagulation หลอกด้วยเลเซอร์ (n = 116) หรือการรวมกันของ 0.5 มก. ranibizumab และ laser photocoagulation (n = 118) หรือ "sham injection and laser photocoagulation (n = 111) การรักษาด้วยรานิบิซูแมบเริ่มต้นด้วยการฉีดเข้าเส้นเลือดดำทุกเดือนและดำเนินต่อไปจนกว่าการมองเห็นจะคงที่เป็นเวลาอย่างน้อย 3 ครั้งในการตรวจติดต่อกันทุกเดือน การรักษาจะกลับมาทำงานต่อเมื่อสังเกตเห็นการลดลงของ BCVA เนื่องจากการลุกลามของ DME การใช้เลเซอร์โฟโตโคอะกูเลชันถูกให้ที่การตรวจวัดพื้นฐานในวันเดียวกัน อย่างน้อย 30 นาทีก่อนการฉีด ranibizumab และหลังจากนั้นตามความจำเป็นตามเกณฑ์ ETDRS
ข้อค้นพบที่สำคัญสรุปไว้ในตารางที่ 4 และรูปที่ 2
ตารางที่ 4 ผลลัพธ์ในเดือน 12 ในการศึกษา D2301 (RESTORE)
แอพ
ผลกระทบมีความสอดคล้องกันในกลุ่มย่อยส่วนใหญ่ อย่างไรก็ตาม อาสาสมัครที่มีค่า BCVA ค่อนข้างสูงที่การตรวจวัดพื้นฐาน (> 73 ตัวอักษร) ที่มีจุดภาพชัดบวมน้ำและความหนาของจอประสาทตาส่วนกลาง
การปรับปรุงในการมองเห็นที่ชัดเจนในเดือนที่ 12 สังเกตได้จาก Lucentis 0.5 มก. มาพร้อมกับผลประโยชน์ที่ผู้ป่วยรายงานเกี่ยวกับหน้าที่เกี่ยวกับการมองเห็นที่สำคัญซึ่งวัดโดยคะแนนแบบสอบถามฟังก์ชั่นการมองเห็นของ National Eye Institute (VFQ-25) ไม่มีความแตกต่างเนื่องจากการรักษาอาจเป็นได้ กำหนดในคลาสย่อยของแบบสอบถามนี้ ความแตกต่างระหว่าง Lucentis 0.5 มก. และกลุ่มควบคุมได้รับการประเมินด้วยค่า p เท่ากับ 0.0137 (ranibizumab mono) และ 0.0041 (ranibizumab + laser ) สำหรับคะแนนคอมโพสิตของ VFQ-25
ในการศึกษาทั้งสอง การปรับปรุงการมองเห็นนั้นมาพร้อมกับการลดลงของ macular edema อย่างต่อเนื่องโดยวัดจากความหนาของจอประสาทตาส่วนกลาง (CRT)
การรักษาความบกพร่องทางสายตาที่เกิดจาก macular edema รองจาก RVO
ความปลอดภัยทางคลินิกและประสิทธิภาพของ Lucentis ในผู้ป่วยที่มีความบกพร่องทางสายตาเนื่องจากอาการบวมน้ำที่จุดภาพชัดรองจาก RVO ได้รับการประเมินในการทดลองแบบสุ่มตัวอย่างแบบ double-blind และแบบควบคุม: BRAVO และ CRUISE ซึ่งคัดเลือกผู้ป่วยที่มี BRVO (n = 397) และ CRVO (n = 392) ) ในการศึกษาทั้งสอง ผู้ป่วยได้รับ ranibizumab intravitreal หรือ sham injection ขนาด 0.3 มก. หรือ 0.5 มก. หลังจาก 6 เดือน ผู้ป่วยในกลุ่มควบคุมหลอกถูกย้ายไปยังกลุ่ม ranibizumab 0.5 มก. ในการศึกษา BRAVO เลเซอร์โฟโตโคเอกูเลชันเป็นวิธีการรักษา ได้รับอนุญาตในทุกแขนตั้งแต่เดือนที่ 3
ผลการวิจัยที่สำคัญจากการศึกษา BRAVO และ CRUISE แสดงไว้ในตารางที่ 5 และ 6
ตารางที่ 5 ผลลัพธ์ในเดือนที่ 6 และ 12 (BRAVO)
แอพ
ตารางที่ 6 ผลลัพธ์ในเดือนที่ 6 และ 12 (CRUISE)
แอพ
ในการศึกษาทั้งสอง การปรับปรุงการมองเห็นนั้นมาพร้อมกับการลดลงอย่างต่อเนื่องและมีนัยสำคัญในจุดภาพชัดที่บวมน้ำที่วัดในแง่ของความหนาของจอประสาทตาส่วนกลาง
ในผู้ป่วย BRVO (การศึกษา BRAVO และการขยายการศึกษา HORIZON): หลังจาก 2 ปี ผู้ป่วยที่ได้รับการรักษาด้วยการฉีดยาหลอกในช่วง 6 เดือนแรกและต่อมาถูกย้ายไปรักษาด้วย ranibizumab ได้รับ AV (& symp; 15 ตัวอักษร) เทียบเท่ากับนั้น ของผู้ป่วยที่ได้รับการรักษาด้วยรานิบิซูแมบตั้งแต่เริ่มการศึกษา (& symp; 16 ตัวอักษร) อย่างไรก็ตาม จำนวนผู้ป่วยที่จบ 2 ปีมีจำกัด และกำหนดการเยี่ยมชมรายไตรมาสในการศึกษา HORIZON เท่านั้นดังนั้นจึงไม่มีหลักฐานเพียงพอที่จะสรุปด้วยคำแนะนำว่าเมื่อใดควรเริ่มการรักษาด้วย ranibizumab ในผู้ป่วย BRVO
ในผู้ป่วย CRVO (การศึกษา CRUISE และการขยายการศึกษา HORIZON): หลังจาก 2 ปี ผู้ป่วยที่ได้รับการรักษาในช่วง 6 เดือนแรกด้วยการฉีดหลอกและต่อมาถูกย้ายไปรักษาด้วย ranibizumab พบว่าไม่มีผล AV (& symp; 6 ตัวอักษร) เมื่อเทียบกับผู้ป่วยเหล่านั้น ของผู้ป่วยที่ได้รับการรักษาด้วย ranibizumab ตั้งแต่เริ่มการศึกษา (& symp; 12 ตัวอักษร)
การปรับปรุงการมองเห็นที่สังเกตได้จากการรักษาด้วย ranibizumab ในเดือนที่ 6 และ 12 มาพร้อมกับผลประโยชน์ที่ผู้ป่วยรายงานซึ่งวัดโดยกลุ่มย่อย National Eye Institute Visual Function Questionnaire (NEI VFQ-25) ของกิจกรรมใกล้และไกล ความแตกต่างระหว่าง Lucentis 0.5 มก. และ พบว่ากลุ่มควบคุมอยู่ระหว่างค่า p ระหว่าง 0.02 ถึง 0.0002
การรักษาความบกพร่องทางสายตาเนื่องจาก CNV รองถึง PM
ความปลอดภัยและประสิทธิภาพทางคลินิกของ Lucentis ในผู้ป่วยที่มีความบกพร่องทางสายตาเนื่องจาก CNV ใน PM ได้รับการตรวจสอบโดยอิงจากข้อมูล 12 เดือนจากการศึกษาแบบควบคุม F2301 (RADIANCE) แบบสุ่มตัวอย่างแบบ double-blind และกลุ่มควบคุมที่สำคัญ (RADIANCE) การศึกษานี้มีวัตถุประสงค์เพื่อประเมินสูตรการให้ยาที่แตกต่างกันสองแบบ ของ ranibizumab 0.5 มก. ที่บริหารโดยการฉีดในน้ำวุ้นตาเทียบกับ verteporfin PDT (vPDT, การบำบัดด้วยแสง Visudyne) ผู้ป่วย 277 รายได้รับการสุ่มให้เป็นหนึ่งในกลุ่มต่อไปนี้:
• กลุ่มที่ 1 (ranibizumab 0.5 มก. ระบบการรักษาที่กำหนดโดยเกณฑ์ "ความเสถียร" ที่กำหนดว่าไม่มีการเปลี่ยนแปลงใน BCVA เมื่อเทียบกับการประเมินสองเดือนก่อนหน้า)
• Group II (ranibizumab 0.5 มก. ระบบการรักษาที่กำหนดโดยเกณฑ์ "การเกิดโรค" ที่กำหนดเป็นความบกพร่องทางสายตาที่เกิดจากของเหลวภายในหรือ subretinal หรือการรั่วไหลของแอคทีฟที่เกิดจากรอยโรค CNV ตามหลักฐานของ OCT และ / หรือ AF)
• กลุ่มที่ 3 (ผู้ป่วยที่รักษาด้วย vPDT - โดยสามารถรักษาด้วยรานิบิซูแมบได้ตั้งแต่เดือนที่ 3)
ในช่วง 12 เดือนของการศึกษา ผู้ป่วยได้รับการฉีดโดยเฉลี่ย 4.6 ครั้ง (ช่วง 1-11) ในกลุ่มที่ 1 และ 3.5 ครั้ง (ช่วง 1-12) ในกลุ่มที่ 2 ในกลุ่มผู้ป่วยกลุ่ม II ซึ่งสะท้อนถึงการวางตัวที่เป็นไปได้ (ดูหัวข้อ 4.2) 50.9% ของผู้ป่วยได้รับการรักษาด้วยการฉีดยา 1 ถึง 2 ครั้ง 34.5% 3 ถึง 5 ครั้งและ 14.7% ได้รับการฉีด 6 ถึง 12 ครั้งตลอด 12 เดือน . 62.9% ของผู้ป่วยกลุ่ม II ไม่จำเป็นต้องฉีดยาในช่วง 6 เดือนที่สองของการศึกษา
ข้อค้นพบที่สำคัญจาก RADIANCE สรุปไว้ในตารางที่ 7 และรูปที่ 5
ตารางที่ 7 ผลลัพธ์ในเดือนที่ 3 และ 12 (RADIANCE)
แอพ
b การควบคุมเปรียบเทียบจนถึงเดือนที่ 3 ผู้ป่วยที่สุ่มรับ vPDT มีสิทธิ์รับการรักษาด้วย ranibizumab ในเดือนที่ 3 (ในกลุ่มที่ III ผู้ป่วย 38 รายได้รับ ranibizumab ในเดือนที่ 3)
การปรับปรุงการมองเห็นนั้นมาพร้อมกับการลดความหนาของจอประสาทตาส่วนกลาง
เมื่อเทียบกับกลุ่มที่ได้รับ vPDT ผู้ป่วยในกลุ่มที่ได้รับ ranibizumab รายงานผลประโยชน์ (p-value
ประชากรเด็ก
ความปลอดภัยและประสิทธิภาพของ ranibizumab ในเด็กยังไม่ได้รับการจัดตั้งขึ้น
European Medicines Agency ได้ยกเว้นภาระหน้าที่ในการส่งผลการศึกษากับ Lucentis ในกลุ่มย่อยทั้งหมดของประชากรเด็กสำหรับโรค AMD เกี่ยวกับหลอดเลือด, ความบกพร่องทางสายตาเนื่องจาก DME, ความบกพร่องทางสายตาเนื่องจากอาการบวมน้ำที่จุดภาพชัดทุติยภูมิต่อ RVO และความบกพร่องทางสายตาเนื่องจาก CNV รองถึง PM (ดูหัวข้อ 4.2 สำหรับข้อมูลเกี่ยวกับการใช้ในเด็ก)
05.2 คุณสมบัติทางเภสัชจลนศาสตร์
หลังจากได้รับ Lucentis ทุกเดือนแก่ผู้ป่วยที่มี neovascular AMD ความเข้มข้นของ ranibizumab ในซีรัมโดยทั่วไปต่ำ โดยระดับสูงสุด (Cmax) โดยทั่วไปต่ำกว่าความเข้มข้นของ ranibizumab ที่จำเป็นในการยับยั้งการออกฤทธิ์ทางชีวภาพของ VEGF 50% (11-27 ng / mL , ประเมินผลในการทดสอบ ในหลอดทดลอง การเพิ่มจำนวนเซลล์) Cmax เป็นขนาดยาที่ได้สัดส่วนตลอดช่วงขนาดยา 0.05 ถึง 1.0 มก. / ตา ในผู้ป่วยที่มี DME จำนวนจำกัด ความเข้มข้นของซีรัมที่ตรวจพบบ่งชี้ว่าไม่สามารถตัดการรับสัมผัสทั่วร่างกายที่สูงกว่าเล็กน้อย สำหรับผู้ที่สังเกตพบในผู้ป่วยโรค AMD neovascular ความเข้มข้นของยา ranibizumab ในซีรัมในผู้ป่วย RVO มีความคล้ายคลึงหรือสูงกว่าที่พบในผู้ป่วยที่เป็น neovascular AMD เล็กน้อย
จากการวิเคราะห์ทางเภสัชจลนศาสตร์ของประชากรและการกวาดล้างในซีรั่มของ ranibizumab สำหรับผู้ป่วยโรค AMD เกี่ยวกับหลอดเลือดใหม่ที่ได้รับยาขนาด 0.5 มก. ค่าเฉลี่ยครึ่งชีวิตการกำจัดน้ำวุ้นตาของ ranibizumab อยู่ที่ประมาณ 9 วัน ในช่วงเวลาของการบริหาร Lucentis 0.5 มก. / ตาในช่องท้องทุกเดือนซีรั่ม C ของ ranibizumab ถึงประมาณ 1 วันหลังการให้ยา คาดว่าโดยทั่วไปจะอยู่ในช่วงระหว่าง 0.79 ถึง 2.90 ng / ml ในขณะที่คาดว่า Cmin โดยทั่วไปจะผันผวนระหว่าง 0.07 และ 0.49 นาโนกรัม / มล. ความเข้มข้นในซีรัมของรานิบิซูแมบประมาณว่าต่ำกว่าความเข้มข้นในน้ำวุ้นตาประมาณ 90,000 เท่า
ผู้ป่วยที่มีภาวะไตไม่เพียงพอ: ไม่มีการศึกษาแบบเดิมเพื่อตรวจสอบเภสัชจลนศาสตร์ของ Lucentis ในผู้ป่วยที่มีภาวะไตไม่เพียงพอ ใน "การวิเคราะห์ทางเภสัชจลนศาสตร์ในประชากรของผู้ป่วย AMD เกี่ยวกับหลอดเลือดใหม่ ผู้ป่วย 68% (136 คนจาก 200 คน) มี" ภาวะไตไม่เพียงพอ (46.5% อ่อน [50-80 มล. / นาที], 20% ปานกลาง [30 -50 มล. / ขั้นต่ำ] และรุนแรง 15% [การกวาดล้างอย่างเป็นระบบลดลงเล็กน้อย แต่สิ่งนี้ไม่มีนัยสำคัญทางคลินิก
ผู้ป่วยที่มีภาวะตับไม่เพียงพอ: ไม่มีการศึกษาทั่วไปเพื่อตรวจสอบเภสัชจลนศาสตร์ของ Lucentis ในผู้ป่วยที่มีภาวะตับไม่เพียงพอ
05.3 ข้อมูลความปลอดภัยพรีคลินิก
การให้ยา ranibizumab แบบทวิภาคีกับลิงแสมในขนาดระหว่าง 0.25 มก. / ตาและ 2.0 มก. / ตาทุกๆ 2 สัปดาห์นานถึง 26 สัปดาห์ส่งผลให้เกิดผลกระทบต่อตาที่ขึ้นกับขนาดยา
เปลวไฟและเซลล์เพิ่มขึ้นตามขนาดยาในลูกตาเกิดขึ้นที่ช่องหน้า โดยสูงสุด 2 วันหลังจากฉีด ความรุนแรงของการตอบสนองต่อการอักเสบโดยทั่วไปจะลดลงเมื่อฉีดครั้งต่อๆ ไปหรือในช่วงพักฟื้น ในส่วนหลัง การแทรกซึมของเซลล์และการลอยตัวของน้ำวุ้นตาเกิดขึ้น ซึ่งมีแนวโน้มว่าจะขึ้นกับขนาดยาและโดยทั่วไปจะคงอยู่จนกระทั่งสิ้นสุดระยะเวลาการรักษา ในการศึกษา 26 สัปดาห์ ความรุนแรงของการอักเสบในน้ำวุ้นตาเพิ่มขึ้นตามจำนวนการฉีดยา อย่างไรก็ตาม มีการสังเกตการกลับตัวได้หลังจากช่วงพักฟื้น ลักษณะและระยะเวลาของการอักเสบของส่วนหลังเป็นตัวบ่งชี้ถึงการตอบสนองของแอนติบอดีที่อาศัยภูมิคุ้มกันซึ่งอาจไม่เกี่ยวข้องทางคลินิก สัตว์บางชนิดพบการเกิดต้อกระจกหลังจากการอักเสบรุนแรงเป็นระยะเวลาค่อนข้างนาน ซึ่งบ่งชี้ว่าการเปลี่ยนแปลงของเลนส์เป็นเรื่องรอง จนถึงการอักเสบรุนแรง ความดันในลูกตาเพิ่มขึ้นชั่วคราวหลังการให้ยา โดยไม่คำนึงถึงขนาดยา หลังการฉีดเข้าเส้นเลือด
การเปลี่ยนแปลงของตาด้วยกล้องจุลทรรศน์เกี่ยวข้องกับการอักเสบและไม่ได้บ่งชี้ถึงกระบวนการเสื่อม การเปลี่ยนแปลงของ granulomatous ที่ทำให้เกิดการอักเสบถูกบันทึกไว้ในแผ่นใยแก้วนำแสงของตาบางดวง การเปลี่ยนแปลงส่วนหลังเหล่านี้ลดลง และในบางกรณีได้รับการแก้ไขแล้วในช่วงระยะเวลาพักฟื้น
ไม่มีสัญญาณของความเป็นพิษต่อระบบหลังจากการบริหารในน้ำวุ้นตา พบเซรั่มและแอนติบอดีในน้ำวุ้นตาต่อรานิบิซูแมบในกลุ่มย่อยของสัตว์ที่บำบัดแล้ว
ไม่มีข้อมูลการก่อมะเร็งหรือการกลายพันธุ์
ในลิงที่ตั้งครรภ์ การฉีด ranibizumab เข้าเส้นเลือดทำให้ได้รับสัมผัสทั่วร่างกายสูงสุด 0.9-7 เท่าของการรับสัมผัสทางคลินิกที่เลวร้ายที่สุดไม่ก่อให้เกิดความเป็นพิษต่อพัฒนาการหรือการทำให้ทารกอวัยวะพิการ และไม่มีผลต่อน้ำหนักหรือโครงสร้างของร่างกาย รก แม้ว่า ranibizumab ควรได้รับการพิจารณาว่ามีความเป็นไปได้ ทำให้ทารกอวัยวะพิการและตัวอ่อน / foetotoxic ขึ้นอยู่กับผลทางเภสัชวิทยา
การไม่มีผลที่เป็นสื่อกลางของรานิบิซูแมบต่อการพัฒนาของตัวอ่อน/ทารกในครรภ์มีสาเหตุหลักมาจากการที่ชิ้นส่วน Fab นั้นไม่สามารถข้ามรกได้อย่างไรก็ตาม มีผู้ป่วยรายหนึ่งที่มีระดับ ranibizumab ในซีรั่มสูงและการปรากฏตัวของ ranibizumab ในซีรัมของทารกในครรภ์ ซึ่งบ่งชี้ว่าแอนติบอดีต่อต้าน ranibizumab ทำหน้าที่เป็นโปรตีน (ประกอบด้วยบริเวณ FC) ที่ขนส่ง ranibizumab ซึ่งจะช่วยลดการกำจัดจากซีรัมของมารดา และปล่อยให้ย้ายไปยังรก ตั้งแต่การทดสอบเกี่ยวกับตัวอ่อน / การพัฒนาของทารกในครรภ์ได้รับการดำเนินการเกี่ยวกับสัตว์ตั้งครรภ์มีสุขภาพดีและบางโรค (เช่นโรคเบาหวาน) สามารถปรับเปลี่ยนการซึมผ่านรกไปยังส่วน Fab การศึกษาต้องตีความด้วยความระมัดระวัง
06.0 ข้อมูลทางเภสัชกรรม
06.1 สารเพิ่มปริมาณ
α, α-ทรีฮาโลสไดไฮเดรต
ฮิสติดีน ไฮโดรคลอไรด์ โมโนไฮเดรต
ฮิสติดีน
โพลีซอร์เบต 20
น้ำฉีด
06.2 ความเข้ากันไม่ได้
ในกรณีที่ไม่มีการศึกษาความเข้ากันได้ ยานี้ต้องไม่ผสมกับผลิตภัณฑ์ยาอื่น ๆ
06.3 ระยะเวลาที่ใช้ได้
3 ปี
06.4 ข้อควรระวังพิเศษสำหรับการจัดเก็บ
เก็บในตู้เย็น (2 ° C - 8 ° C)
อย่าแช่แข็ง
เก็บขวดในกล่องด้านนอกเพื่อป้องกันยาจากแสง
06.5 ลักษณะการบรรจุทันทีและเนื้อหาของบรรจุภัณฑ์
น้ำยาฆ่าเชื้อ 0.23 มล. ในขวด (แก้วประเภท I) พร้อมจุก (ยางคลอโรบิวทิล), เข็มกรองทื่อ 1 อัน (18G x 1½ ", 1.2 มม. x 40 มม., 5 ม.ม.), 1 เข็มฉีดยา ( 30G x ½ ", 0.3 มม. x 13 มม.) และ 1 กระบอกฉีดยา (โพรพิลีน) (1 มล.) แพ็คประกอบด้วย 1 ขวด
06.6 คำแนะนำในการใช้งานและการจัดการ
ขวดยา เข็มฉีดยา เข็มกรอง และหลอดฉีดยาใช้สำหรับการใช้ครั้งเดียวเท่านั้น การใช้ซ้ำอาจทำให้เกิดการติดเชื้อหรือโรค/การบาดเจ็บอื่นๆ ส่วนประกอบทั้งหมดปลอดเชื้อ ต้องไม่ใช้ส่วนประกอบใดๆ ที่มีบรรจุภัณฑ์แสดงร่องรอยความเสียหายหรือถูกดัดแปลง ไม่สามารถรับประกันความปลอดเชื้อได้หากซีลบรรจุภัณฑ์ส่วนประกอบไม่เสียหาย
เพื่อเตรียม Lucentis สำหรับการฉีดเข้าเส้นเลือดดำ โปรดปฏิบัติตามคำแนะนำด้านล่าง:
1. ฆ่าเชื้อที่จุกยางด้านนอกของขวดก่อนเก็บ
2. ติดเข็มกรองขนาด 5 ม.ม. แบบปลอดเชื้อ (18G x 1½ ", 1.2 มม. x 40 มม. ที่ให้มา) กับกระบอกฉีดยาขนาด 1 มล. (ให้มาด้วย) สอดเข็มกรองแบบทู่เข้าที่กึ่งกลางของฝาจนกระทั่งแตะกับก้นขวด
3. ดึงของเหลวทั้งหมดออกจากขวดโดยถือไว้ในตำแหน่งตั้งตรง เอียงเล็กน้อยเพื่อให้ถอนได้อย่างสมบูรณ์
4. ตรวจสอบให้แน่ใจว่าดึงลูกสูบของกระบอกฉีดยาออกไปจนสุดเมื่อล้างขวดเพื่อทำให้เข็มกรองหมด
5. ออกจากทื่อกรองเข็มในขวดและถอดเข็มฉีดยาจากมัน. ยกเลิกเข็มกรองหลังจากถอนเนื้อหาของขวดและไม่ได้ใช้สำหรับการฉีด intravitreal
6. ติดเข็มฉีดยา (30G x ½ ", 0.3 มม. x 13 มม. ให้มาด้วย) เข้ากับกระบอกฉีดยาอย่างปลอดภัยและปลอดเชื้อ
7. ถอดฝาครอบออกจากเข็มฉีดยาอย่างระมัดระวังโดยไม่ต้องถอดเข็มฉีดยาออกจากกระบอกฉีดยา
หมายเหตุ: จับฐานสีเหลืองของเข็มฉีดยาขณะถอดฝาครอบออก
8. ไล่อากาศออกจากกระบอกฉีดยาอย่างระมัดระวังและปรับขนาดยาเป็น 0.05 มล. ทำเครื่องหมายบนกระบอกฉีดยา กระบอกฉีดยาพร้อมสำหรับการฉีด
หมายเหตุ: ห้ามทำความสะอาดเข็มฉีดยา ห้ามดึงลูกสูบกลับ
หลังการฉีด ห้ามปิดเข็มหรือดึงออกจากกระบอกฉีดยา ทิ้งกระบอกฉีดยาที่ใช้แล้วพร้อมกับเข็มในภาชนะที่เหมาะสมหรือตามข้อกำหนดของท้องถิ่น
07.0 ผู้ทรงอำนาจการตลาด
บริษัท โนวาร์ทิส ยูโรฟาร์ม จำกัด
ถนนวิมเบิลเฮิรสต์
ฮอร์แชม
West Sussex, RH12 5AB
สหราชอาณาจักร
08.0 หมายเลขอนุญาตการตลาด
EU / 1/06/374/001
037608027
09.0 วันที่อนุญาตครั้งแรกหรือต่ออายุการอนุญาต
วันที่อนุญาตครั้งแรก: 22 มกราคม 2550
วันที่ต่ออายุครั้งล่าสุด: 24 มกราคม 2555
10.0 วันที่แก้ไขข้อความ
05/2014