ด้วยสาเหตุที่ยังไม่แน่นอนและมักไม่มีอาการ โมโนโคลนัล แกมโมพาที สามารถพัฒนาได้ในบางกรณีที่หายาก ไปสู่มะเร็งที่ร้ายแรงมาก เช่น มัลติเพิลมัยอีโลมาหรือมะเร็งต่อมน้ำเหลือง
เพื่อตรวจหา monoclonal gammopathy การตรวจเลือดบางอย่างก็เพียงพอแล้ว อย่างไรก็ตาม แพทย์หลายคนชอบที่จะตรวจสอบสถานการณ์ด้วยการทดสอบเพิ่มเติม
ตราบใดที่อาการยังไม่แสดงอาการ จะไม่มีการรักษาใด ๆ
อันที่จริง สิ่งบ่งชี้ทางการแพทย์เพียงอย่างเดียวคือการติดตามความคืบหน้าของอาการเป็นระยะโดยการตรวจเลือดที่เหมาะสม
เตือนความจำสั้น ๆ เกี่ยวกับไขกระดูกและหน้าที่ของมัน
ไขกระดูกเป็นเนื้อเยื่ออ่อนที่อยู่ในโพรงภายในของกระดูกบางส่วน (กระดูกโคนขา กระดูกต้นแขน กระดูกสันหลัง เป็นต้น) หน้าที่ของมันคือการผลิตเซลล์เม็ดเลือด กล่าวคือ เซลล์เม็ดเลือดแดง (หรือเม็ดเลือดแดง) เซลล์เม็ดเลือดขาว (หรือเม็ดเลือดขาว) และเกล็ดเลือด (หรือเกล็ดเลือด)
กระบวนการนี้เรียกว่าการสร้างเม็ดเลือด (หรือการสร้างเม็ดเลือด) และเริ่มต้นด้วยเซลล์เฉพาะที่เรียกว่าเซลล์ต้นกำเนิดเม็ดเลือดเซลล์หลังเป็นเซลล์ต้นกำเนิดที่แท้จริง สามารถทำซ้ำและพบกับชะตากรรมที่แตกต่างกันอย่างต่อเนื่อง โดยแปลงตัวเองเป็น:
- เซลล์เม็ดเลือดแดง: นำออกซิเจนไปยังเนื้อเยื่อและอวัยวะของร่างกาย
- เซลล์เม็ดเลือดขาว: เป็นส่วนหนึ่งของระบบภูมิคุ้มกันและปกป้องร่างกายจากเชื้อโรคและทุกสิ่งที่อาจเป็นอันตรายต่อคุณ
- เกล็ดเลือด: เป็นหนึ่งในตัวแสดงหลักของการแข็งตัวของเลือด

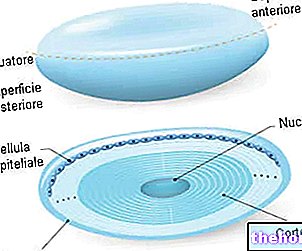
รูป: การสร้างเม็ดเลือดเริ่มต้นจากสเต็มเซลล์ totipotent สเต็มเซลล์ประเภทต่างๆ ได้มาจากสิ่งเหล่านี้ รวมทั้งเซลล์สร้างเม็ดเลือด สเต็มเซลล์เม็ดเลือดมีของกำนัลในการทำซ้ำอย่างต่อเนื่องและเลือกว่าจะกลายเป็นเซลล์เม็ดเลือดแดง เม็ดเลือดขาว หรือเกล็ดเลือด : www.liceotorricelli. มัน
โปรดทราบ: "emato" และ "emo" หมายถึง "เลือด" ในขณะที่ "poiesi" มาจากกริยาภาษากรีก "poieo" ซึ่งแปลว่า "ทำ" หรือ "ผลิต"
; อย่างไรก็ตาม ตามสิ่งที่เกิดขึ้นจากกรณีทางคลินิกจำนวนมาก มันสามารถเป็นตัวแทนของมะเร็งรูปแบบต่าง ๆ ของระบบภูมิคุ้มกันหรือเซลล์เม็ดเลือด
ภูมิคุ้มกันคืออะไร?
ระบบภูมิคุ้มกันเป็นเกราะป้องกันของสิ่งมีชีวิตต่อภัยคุกคามที่มาจากสภาพแวดล้อมภายนอก เช่น ไวรัส แบคทีเรีย หรือปรสิต แต่ยังมาจากภายใน เช่น เซลล์เนื้องอกที่บ้าคลั่งหรือเซลล์ที่ทำงานผิดปกติ
โดยรวมแล้ว ระบบภูมิคุ้มกันแสดงถึงเครือข่ายที่ซับซ้อนซึ่งรวบรวมอวัยวะ เซลล์ และผู้ไกล่เกลี่ยสารเคมีภายในตัวมันเอง
อวัยวะของระบบภูมิคุ้มกัน (หรืออวัยวะภูมิคุ้มกัน) ตั้งอยู่ในสถานที่ต่างๆ ในร่างกาย ได้แก่ ไขกระดูก ม้าม ต่อมน้ำเหลือง ต่อมทอนซิล และภาคผนวก
เซลล์ภูมิคุ้มกันเป็นเซลล์เม็ดเลือดขาวหรือเม็ดเลือดขาวดังกล่าว มีประชากรย่อยจำนวนมากของเม็ดเลือดขาว: อีโอซิโนฟิล, เบสโซฟิล / แมสต์เซลล์, นิวโทรฟิล, โมโนไซต์ / มาโครฟาจ, เซลล์ลิมโฟไซต์ / พลาสมา และเซลล์เดนไดรต์
สุดท้าย ตัวกลางทางเคมีของภูมิคุ้มกันกำลังส่งสัญญาณโมเลกุลซึ่งโต้ตอบกับเซลล์ต่างๆ ของระบบภูมิคุ้มกัน แลกเปลี่ยนข้อมูลและควบคุมระดับของกิจกรรมการป้องกัน กล่าวอีกนัยหนึ่งพวกเขาประสานการตอบสนองทางภูมิคุ้มกัน
ลิมโฟไซต์มีสามประเภท: บีลิมโฟไซต์, ทีลิมโฟไซต์ และลิมโฟไซต์นักฆ่าตามธรรมชาติ
พลาสมาเซลล์คือบีลิมโฟไซต์ ซึ่งหลังจากการสัมผัสกับแอนติเจนบางประเภท ได้มีการพัฒนาและเชี่ยวชาญในการต่อต้านแอนติเจนกลุ่มนี้ หนังสือภูมิคุ้มกันวิทยายังอ้างถึงพวกเขาว่าเป็นเซลล์ลิมโฟไซต์บีที่ถูกกระตุ้น
การป้องกันของเซลล์พลาสมาขึ้นอยู่กับการผลิตไกลโคโปรตีนโดยเฉพาะที่เรียกว่าอิมมูโนโกลบูลินหรือแอนติบอดี พลาสมา แต่ละเซลล์ผลิตอิมมูโนโกลบูลินเหมือนกันทั้งหมดและมีหน้าที่ต่อสู้กับแอนติเจนที่กระตุ้น B เท่านั้น ลิมโฟไซต์ในเซลล์พลาสมา
อิมมูโนโกลบูลินมีรูปแบบที่ชวนให้นึกถึงอักษรกรีก แกมมา (γ): ด้วยเหตุนี้จึงเรียกว่าแกมมาโกลบูลิน เมื่อผลิตโดยเซลล์พลาสมา พวกมันจะไม่ทำลายแอนติเจนที่พวกเขาต้องต่อสู้เป็นการส่วนตัว แต่จะผูกมัดกับมันและทำให้มองเห็นได้และไวต่อการกระทำของเซลล์อื่นๆ ของระบบภูมิคุ้มกัน (เซลล์ฟาโกไซต์และเซลล์ที่เป็นพิษต่อเซลล์) กล่าวอีกนัยหนึ่ง แอนติบอดีทำหน้าที่เป็นตัวส่งสัญญาณ: พวกมันทำเครื่องหมายสิ่งแปลกปลอมเพื่อให้เซลล์ภูมิคุ้มกันอื่นๆ สามารถรับรู้และทำลายมันได้
ทำไม Monoclonal Gammopathy จึงเกิดขึ้น?
ปัจจุบัน แพทย์และนักวิจัยยังไม่ได้ชี้แจงอย่างชัดเจนถึงสิ่งที่เปลี่ยนแปลงเซลล์พลาสมาและกระตุ้นให้ผลิตโปรตีนที่ผิดปกติ
การวิจัยพบว่าการเริ่มมีอาการของ monoclonal gammopathy มีความเกี่ยวข้องกับการติดเชื้อบางชนิดและโรคภูมิต้านตนเองบางชนิด เช่น โรคข้ออักเสบรูมาตอยด์
หมายเหตุ: ผู้ที่เป็นโรคภูมิต้านตนเองจะมีระบบภูมิคุ้มกันที่ทำหน้าที่ไม่เหมาะสม ที่จริงแล้ว มันโจมตีและทำลายเนื้อเยื่อและอวัยวะที่แข็งแรงผ่านเซลล์จำนวนนับไม่ถ้วน
ระบาดวิทยาและปัจจัยเสี่ยง
Monoclonal gammopathy ถือเป็นภาวะที่ค่อนข้างหายาก อย่างไรก็ตาม ไม่มีข้อมูลที่แน่ชัดเกี่ยวกับการแพร่กระจายที่แน่นอนในประชากรทั่วไป
เกี่ยวกับปัจจัยเสี่ยง จากการศึกษาต่างๆ พบว่า monoclonal gammopathy มีผลกระทบมากที่สุด:
- ผู้สูงอายุ โดยเฉพาะผู้ที่มีอายุ 85 ปีขึ้นไป อายุที่มากขึ้นดูเหมือนจะเป็นหนึ่งในปัจจัยจูงใจที่สำคัญที่สุด
- คนผิวสี. ดังนั้น ดูเหมือนว่าเชื้อชาติจะมีบทบาทบางอย่าง
- วิชาชาย.
- บุคคลที่มีประวัติครอบครัวเป็นโรคนี้ จากนี้ได้มีการตั้งสมมติฐานว่าบางกรณีของ monoclonal gammopathy อาจเกิดจาก "การเปลี่ยนแปลงของจีโนมที่ถ่ายทอดโดยการถ่ายทอดทางพันธุกรรม
เมื่อมีอาการ monoclonal gammopathy มีอาการผิดปกติทางระบบประสาทเช่นอาการชาและรู้สึกเสียวซ่าในมือและ / หรือเท้า
สาเหตุของความผิดปกติทางระบบประสาทเหล่านี้เกิดจากความเสียหายต่อเส้นประสาทส่วนปลาย ซึ่งน่าจะเกิดจากพาราโปรตีนในเลือด ในความเป็นจริง ดูเหมือนว่าโปรตีนโมโนโคลนอลเมื่อไหลผ่านหลอดเลือดที่หล่อเลี้ยงเส้นประสาทส่วนปลาย
ในทางการแพทย์ สภาพผิดปกติที่เกิดขึ้นจากความเสียหายต่อเส้นประสาทส่วนปลายเรียกว่าโรคระบบประสาทส่วนปลาย
ภาวะแทรกซ้อน
ในสถานการณ์ที่โชคร้ายบางอย่าง โมโนโคลนัลแกมโมพาธีย์สามารถพัฒนาเป็นโรคที่สมบูรณ์ รวมถึงมัลติเพิลมัยอีโลมา มะเร็งต่อมน้ำเหลือง อะไมลอยโดซิสในสายเบา หรือมาโครโกลบูลินเมียของวัลเดนสตรอม
นอกจากนี้ ควรสังเกตว่าการเสื่อมสภาพของ monoclonal gammopathy อาจทำให้เกิดการแตกหักซ้ำๆ และลิ่มเลือดที่อาจส่งผลต่อการไหลเวียนโลหิต (thromboembolism)
อาการทั่วไปของ multiple myeloma
- ปวดกระดูก (โดยเฉพาะที่กระดูกสันหลัง เชิงกราน ซี่โครง กระดูกยาว และกะโหลกศีรษะ)
- ภาวะแคลเซียมในเลือดสูง ทำให้กระหายน้ำมากเกินไป คลื่นไส้ ท้องผูก เบื่ออาหาร และสับสนทางจิตใจ
- ไตล้มเหลว
- โรคโลหิตจาง ทำให้เกิดอาการอ่อนเปลี้ยเพลียแรง อ่อนเพลียทั่วไป และหายใจลำบาก
- ติดเชื้อง่าย
- ภาวะเกล็ดเลือดต่ำ
- กลุ่มอาการความหนืดสูง
- ความผิดปกติทางระบบประสาท เช่น อาการชา อาการกดทับเส้นประสาทต่างๆ เป็นต้น
มะเร็งต่อมน้ำเหลืองและมะเร็งต่อมน้ำเหลืองหลายชนิด
มัลติเพิลมัยอีโลมาเป็นเนื้องอกร้ายที่จำเพาะของระบบภูมิคุ้มกัน ซึ่งมีพาราโปรตีนในระดับสูงเช่นนี้ ปัญหาที่เกิดขึ้นในไตและอื่น ๆ ในความเป็นจริง ผู้ที่ทุกข์ทรมานจากเนื้องอกที่ร้ายแรงนี้ยังพัฒนา: อาการปวดกระดูก (ส่งผลกระทบต่อ 70% ของผู้ป่วยและเป็นอาการที่พบบ่อยที่สุด), แคลเซียมในเลือดสูง, โรคโลหิตจาง, ความผิดปกติของการแข็งตัวของเลือด (thrombocytopenia) และการขาดระบบภูมิคุ้มกัน (leukopenia)
มะเร็งต่อมน้ำเหลืองเป็นเนื้องอกร้ายที่ส่งผลต่ออุปกรณ์ต่อมน้ำเหลืองซึ่งเป็นระบบน้ำเหลือง B และ T ลิมโฟไซต์) ป้องกันไม่ให้เนื้อเยื่อสะสมของเหลวส่วนเกิน ฯลฯ
จะประเมินความเสี่ยงของ multiple myeloma หรือ lymphoma ในกรณีของ monoclonal gammopathy ได้อย่างไร?
ตามที่แพทย์เพื่อตรวจสอบว่าบุคคลที่มี monoclonal gammopathy มีความเสี่ยงต่อภาวะแทรกซ้อนมากหรือน้อยต้องประเมินพารามิเตอร์ต่อไปนี้:
- ปริมาณพาราโปรตีนในเลือด ระดับโปรตีน M สูงมากเป็นอันตรายมาก
- ชนิดของพาราโปรตีนที่มีอยู่ Paraprotein ไม่ได้มีลักษณะเหมือนกันในผู้ป่วยทุกรายเสมอไป โปรตีนโมโนโคลนอลบางชนิดมีอันตรายมากกว่าชนิดอื่น
- ปริมาณของสายเบา "อิสระ" (เรียกอีกอย่างว่าโปรตีน Bence Jones) ในเลือด อิมมูโนโกลบูลินโดยทั่วไปประกอบด้วยสองส่วนที่เชื่อมต่อเข้าด้วยกัน: โซ่เบาและโซ่หนัก ในบุคคลที่มี monoclonal gammopathy เนื่องจากพฤติกรรมที่ผิดปกติโดยเซลล์พลาสม่า โซ่เบาจะไม่ถูกผูกไว้กับสายหนักและสามารถพบได้ในเลือด หากมีค่าสูงมาก อาจสงสัยว่ามีเนื้องอกหลายชนิด
ควรไปพบแพทย์เมื่อไร?
บุคคลที่ไม่มี monoclonal gammopathy ที่ไม่มีอาการควรติดต่อแพทย์ทันทีหาก:
- เขารู้สึกเหน็ดเหนื่อยอย่างสุดขั้วและผิดปกติ
- มีแนวโน้มที่จะเกิดปัญหาได้ง่ายแม้ในกรณีที่เป็นกิจกรรมที่ง่ายมาก
- คุณทรมานจากอาการปวดกระดูกอย่างต่อเนื่องและมีอาการเฉพาะที่ (เช่น ที่ระดับหลัง สะโพก ซี่โครง หรือเชิงกราน)
- เขาลดน้ำหนักอย่างลึกลับ
- โดยเฉพาะอย่างยิ่งมีแนวโน้มที่จะติดเชื้อ นี่เป็นสัญญาณที่ชัดเจนของปัญหาภูมิคุ้มกันที่เชื่อมโยงกับการขาดเซลล์เม็ดเลือดขาว
การใช้การทดสอบเพิ่มเติม (การวิเคราะห์ปัสสาวะ การตรวจเลือดอื่นๆ การเอ็กซ์เรย์ CT และการตรวจชิ้นเนื้อไขกระดูก) ส่วนใหญ่จะใช้เพื่อประเมินความรุนแรงของความผิดปกติและความเสี่ยงของภาวะแทรกซ้อน
นอกจากนี้ ขั้นตอนการวินิจฉัยที่แม่นยำมากช่วยให้สามารถระบุมะเร็งต่อมน้ำเหลืองหลายชนิดหรือมะเร็งต่อมน้ำเหลืองได้
เซรั่มโปรตีนอิเล็กโตรโฟรีซิสและอิมมูโนอิเล็กโทรโฟรีซิส
อิเล็กโตรโฟรีซิสของโปรตีนในซีรัมช่วยให้ประเมินระดับปริมาณของโปรตีนในซีรัม 5 ตัว ได้แก่ อัลบูมินและ α1, α2, β และ γ โกลบูลิน ในคนไข้ที่เป็นโรค monoclonal gammopathy โปรตีนในซีรัมทั้ง 5 ตัวนี้มีการเปลี่ยนแปลงลักษณะเฉพาะ ซึ่งนักโลหิตวิทยา (แพทย์ที่มีประสบการณ์ในการวินิจฉัยและรักษาโรคเลือด) สามารถรับรู้ได้
ทำให้เราสามารถหาปริมาณอิมมูโนโกลบูลินแต่ละชนิดที่มีอยู่ในเลือดได้ ในผู้ที่มี monoclonal gammopathy จะช่วยให้สามารถระบุโปรตีนของ Bence Jones ได้ นั่นคือ "สายเบา" ที่ปราศจาก

ตรวจเลือดเพิ่มเติม
ในการตรวจสอบสถานการณ์ แพทย์ใช้การทดสอบทางเคมีในเลือดแบบอื่นๆ ได้แก่:
- นับเม็ดเลือดให้สมบูรณ์ ใช้สำหรับการประเมิน (เชิงปริมาณและไม่เพียงเท่านั้น) ของเซลล์เม็ดเลือดแดง เม็ดเลือดขาว และเกล็ดเลือด มีประโยชน์ในกรณีที่สงสัยว่าเป็นมะเร็งต่อมน้ำเหลืองหรือมะเร็งต่อมน้ำเหลืองหลายชนิด เนื่องจากช่วยให้ระบุสภาวะของภาวะเกล็ดเลือดต่ำ (thrombocytopenia), นิวโทรพีเนีย (นิวโทรฟิลในเลือดลดลง) เป็นต้น
- การวัดค่าครีเอตินีน ระดับครีเอตินีนในเลือดเป็นดัชนีการทำงานของไต หากค่าดังกล่าวสูง แสดงว่าไตทำงานไม่ถูกต้อง โปรดจำไว้ว่า มัลติเพิลมัยอีโลมาบั่นทอนการทำงานของไต ดังนั้น ในสถานการณ์เหล่านี้ ครีเอตินีนโดยทั่วไปจะสูงมาก
- การวัดแคลเซียมในซีรัม การหาแคลเซียมในเลือดจำนวนมากอาจหมายถึงมะเร็งต่อมน้ำเหลืองหลายชนิด
การตรวจปัสสาวะ
ในคนที่เป็นโรค monoclonal gammopathy และ multiple myeloma ปัสสาวะมีโปรตีน Bence Jones (ในกรณีหลัง ระดับของ light chains "อิสระ" ก็สูงมากเช่นกัน)
ดังนั้นการตรวจสอบของพวกเขาจึงทำหน้าที่เป็นการยืนยันเพิ่มเติมถึงสิ่งที่ได้สังเกตไปแล้วจนถึงขณะนี้ด้วยอิเล็กโตรโฟรีซิสโปรตีนในซีรัมและอิมมูโนอิเล็กโตรโฟรีซิส
เอกซเรย์
รังสีเอกซ์มีประโยชน์ในกรณีที่สงสัยว่าเป็นมะเร็งต่อมน้ำเหลืองหลายชนิด เนื่องจากมะเร็งชนิดร้ายแรงนี้ยังเกี่ยวข้องกับโครงสร้างโครงกระดูก ส่งผลให้เกิดความผิดปกติของกระดูก (เรียกอีกอย่างว่าการจัดเรียงใหม่)
ซีทีสแกน
CT (หรือเอกซเรย์คอมพิวเตอร์ในแนวแกน) เป็นวิธีการที่ใช้รังสีไอออไนซ์เพื่อสร้างภาพสามมิติที่มีรายละเอียดสูงของช่องในร่างกายที่กำหนด มันไม่เจ็บปวดอย่างสมบูรณ์ แต่ปริมาณรังสีเอกซ์ที่ผู้ป่วยได้รับนั้นไม่ใช่ เป็นเรื่องเล็กน้อย
ในกรณีของ monoclonal gammopathy จะทำการประเมินมิติของต่อมน้ำเหลือง ตับ และม้าม
ในบางกรณี เพื่อปรับปรุงคุณภาพของภาพ แพทย์อาจใช้คอนทราสต์ฟลูอิด (แกโดลิเนียม) ซึ่งถูกฉีดเข้าไปในเลือดและไม่ปราศจากผลข้างเคียงที่อาจเกิดขึ้น
การตรวจชิ้นเนื้อไขกระดูก
การตรวจชิ้นเนื้อประกอบด้วยการทำและการวิเคราะห์ทางเนื้อเยื่อในห้องปฏิบัติการ ของตัวอย่างเซลล์จากเนื้อเยื่อหรืออวัยวะบางอย่าง
เนื่องในโอกาสที่มีการตัดชิ้นเนื้อจากไขกระดูก การรวบรวมเซลล์ที่จะทำการวิเคราะห์จะเกิดขึ้นที่ระดับยอดอุ้งเชิงกราน โดยใช้เข็มพิเศษและหลังจากการดมยาสลบ
การวิเคราะห์ในห้องปฏิบัติการที่ตามมาจะใช้เพื่อหาจำนวนเซลล์พลาสมา (และพาราโปรตีน) ที่มีอยู่ในไขกระดูก
ในตอนท้ายของขั้นตอน ที่จุดที่สอดเข็มเข้าไป ผู้ป่วยอาจมีเลือดคั่งเล็กน้อย
ข้อควรระวัง: แพทย์จะทำการตรวจชิ้นเนื้อไขกระดูกเฉพาะเมื่อพวกเขาเชื่อว่า multiple myeloma มีความเป็นไปได้สูง
ยาคอร์ติโคสเตียรอยด์และการปลูกถ่ายเซลล์ต้นกำเนิดเม็ดเลือด ประการหลังด้วยเหตุผลที่เกี่ยวข้องกับความพร้อมของผู้บริจาคที่เหมาะสมมักเป็นประเภท autologous มากกว่าประเภท allogeneic อย่างไรก็ตาม ควรสังเกตว่าการปลูกถ่าย allogeneic มีศักยภาพในการรักษามากขึ้นในทางกลับกัน ผู้ป่วยที่อายุมากกว่า 65 ปีมักจะได้รับการรักษาด้วยเคมีบำบัดและคอร์ติโคสเตียรอยด์ (เพรดนิโซน) เท่านั้น เนื่องจากการปลูกถ่ายเซลล์ต้นกำเนิดเม็ดเลือด (ไม่ว่าจะเป็น autologous หรือ allogeneic) เป็นแนวทางปฏิบัติที่ห้ามใช้เพื่อสุขภาพ (หมายเหตุ: พวกเขาอาจล้มเหลวในการดำเนินการและ เกิดภาวะแทรกซ้อนร้ายแรง)
ยาเคมีบำบัดที่คาดหวังในกรณีของ multiple myeloma
สำหรับผู้ป่วยอายุต่ำกว่า 65:
- ธาลิโดไมด์
- Bortezomib
- เลนาลิโดไมด์
สำหรับผู้ป่วยมากกว่า 65:
- เมลพลัน
- Bortezomib
การรักษาอื่น ๆ สำหรับ Monoclonal Gammopathy
หากผู้ป่วยมีอาการกระดูกหักซ้ำๆ การรักษาโดยใช้บิสฟอสโฟเนตจะช่วยเสริมสร้างกระดูก (เพื่อความแม่นยำ จะช่วยลดการสลายของกระดูกและเพิ่มความหนาแน่นของแร่ธาตุในกระดูก)
ในกลุ่ม bisphosphonates ยาที่ให้มากที่สุดในกรณีของ monoclonal gammopathy ได้แก่ zoledronic acid, alendronic acid (alendronate), risedronate และ ibandronic acid
คำแนะนำบางอย่าง
สำหรับผู้ที่มี monoclonal gammopathy นักโลหิตวิทยาแนะนำเป็นอย่างยิ่ง:
- ค้นหาทุกสิ่งที่เกี่ยวข้องกับสภาพที่ประสบ การทราบอาการที่เป็นไปได้ ภาวะแทรกซ้อน และการวินิจฉัยการเฝ้าระวัง ช่วยให้คุณควบคุมการเปลี่ยนแปลง/วิวัฒนาการของ monoclonal gammopathy ได้ดีขึ้น
ในทางตรงกันข้าม การเพิกเฉยต่อประเด็นดังกล่าวหรือรู้เพียงผิวเผินอาจเป็นอันตรายได้ - นำวิถีชีวิตที่มีสุขภาพดี การกินผักผลไม้ ไม่สูบบุหรี่ ออกกำลังกายสม่ำเสมอ และนอนให้ถูกเวลา เป็นพฤติกรรมที่ไม่ลดความเสี่ยงของภาวะแทรกซ้อน แต่ทำให้มีโอกาสเกิดโรคอื่น ๆ (โรคร่วม) น้อยลง
- ปฏิบัติตามกำหนดการตรวจสุขภาพอย่างเคร่งครัด ความผิดพลาดที่ผู้ป่วยบางรายสามารถทำได้คือการละเลยการควบคุม เพราะอย่างหลังได้ให้ผลลัพธ์เชิงลบมาระยะหนึ่งแล้ว












.jpg)