ลักษณะทั่วไป
macula (หรือ macula lutea) เป็นพื้นที่ขนาดเล็กที่อยู่ตรงกลางของเรตินา ซึ่งไวต่อแสงและมีหน้าที่ในการมองเห็นที่คมชัดและมีรายละเอียด

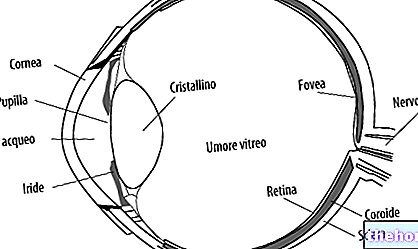
ตามนุษย์ในส่วนตัดขวาง
จาก: https://en.wikipedia.org/wiki/Macula_of_retina
จุดภาพชัดมีลักษณะเฉพาะเมื่อเปรียบเทียบกับบริเวณเรตินาอื่นๆ อันที่จริงคือบริเวณที่มีเซลล์รับแสงหนาแน่นที่สุด (โดยเฉพาะกรวย) ซึ่งเป็นเซลล์ประสาทไวแสงที่เชี่ยวชาญในการถ่ายทอดสัญญาณแสงเป็นแรงกระตุ้นไฟฟ้า จากนั้นสมองตีความว่าเป็นข้อมูลภาพ (ภาพ)
จุดภาพชัดเป็นบริเวณที่บอบบางอย่างยิ่ง และด้วยเหตุนี้ จึงมีความเสี่ยงเป็นพิเศษต่อปรากฏการณ์ทางพยาธิวิทยาและความเสื่อม
กายวิภาคศาสตร์
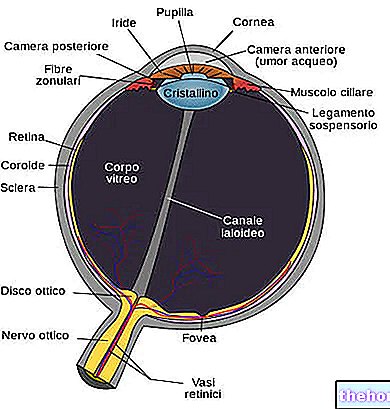
เรตินาเป็นเยื่อหุ้มเซลล์ที่อยู่ด้านในสุดของลูกตา มันยึดติดกับท่อลำเลียงและติดตั้งเซลล์รับแสง (กรวยและแท่ง) และเซลล์ประสาทอื่นๆ ที่ไวต่อสิ่งเร้าแสง
การตรวจด้วยจักษุแพทย์แสดงเรตินาเป็นแผ่นลามินาสีแดง-ส้ม ซึ่งอยู่ด้านล่าง - ในตำแหน่งตรงกลางและด้านข้างโดยสัมพันธ์กับขั้วหลังของตา - พื้นที่รูปไข่ขนาดเล็ก สีเหลือง-ส้ม ประมาณ 2-5 เส้นผ่านศูนย์กลาง mm.: macula lutea
ศูนย์กลางของมันอยู่ด้านข้างและต่ำกว่าใยแก้วนำแสง (ซึ่งตรงกับที่มาของเส้นประสาทตา) จุดด่างพร้อยไม่มีหลอดเลือดซึ่งจะขัดขวางทางเดินและการจับแสง
บันทึก. สีเหลืองของจุดภาพชัดที่เห็นได้ชัดเจนระหว่างการตรวจตา เกิดจากการมีเม็ดสีที่อยู่ในหมวดหมู่ของแคโรทีนอยด์ ลูทีน และซีแซนทีน จอประสาทตา (ในทางปฏิบัติ แคโรทีนอยด์ทำหน้าที่เป็นตัวกรองชนิดหนึ่ง)
โฟเวีย
ส่วนกลางของจุดภาพชัดคือ fovea (หรือ fovea centralis) ซึ่งเป็นอาการซึมเศร้าเล็กน้อยที่แสดงถึงขอบเขตของความคมชัดของภาพที่ดีที่สุด ในบริเวณหน้าแข้ง ความเข้มข้นของกรวยจะสูงสุด ในขณะที่ไม่มีแท่ง
กรวยและแท่ง
โคนและแท่งเป็นเซลล์พิเศษที่ตั้งอยู่ในชั้นนอกสุดของเรตินา ซึ่งสามารถแปลงสิ่งเร้าทางแสง (ทางกายภาพ) ให้เป็นสัญญาณไฟฟ้าเคมีเพื่อส่งไปยังสมอง เซลล์รับแสงเหล่านี้ไม่มีการกระจายตัวแบบสม่ำเสมอ: ประมาณ 125 ล้านแท่งก่อตัวเป็น "แถบกว้างรอบ ๆ เรตินารอบนอก ขณะที่ในขั้วหลังของเรตินามีกรวยประมาณ 6 ล้านอัน ซึ่งส่วนใหญ่กระจุกตัวอยู่ที่บริเวณจุดภาพชัด
บทบาทของพวกเขายังแตกต่างกัน:
- แท่งช่วยให้มองเห็นภาพขาวดำ มีความไวต่อแสงมาก และทำให้มองเห็นได้ในสภาพแสงน้อยหรือแสงน้อย (การมองเห็นแบบสโคโทปหรือพลบค่ำ)
- กรวยมีความแตกต่างกันอย่างมาก อันที่จริง มีสามประเภทที่รับรู้สีน้ำเงิน สีเขียว หรือสีแดง; การกระตุ้นด้วยการผสมผสานที่หลากหลายทำให้สามารถแยกแยะสีที่ต่างกันได้ โคนให้ภาพที่คมชัดและชัดเจนกว่าแท่ง ช่วยให้คุณเห็นรายละเอียด แต่ต้องใช้แสงที่เข้มข้นกว่า ส่วนใหญ่จะใช้ในการมองเห็นในเวลากลางวัน
โคนและแท่งประกอบด้วยสองส่วน: ส่วนหนึ่งมีหน้าที่ในการจับแสง อีกส่วนคือ ปรับให้แสงส่งผ่านเส้นใยประสาทตา นอกจากนี้ เซลล์รับแสงแต่ละตัวยังควบคุมส่วนหนึ่งของเรตินา: ภาพที่เห็นคือ ดังนั้น , ผลลัพธ์ของ "การประมวลผลของ" ข้อมูลที่ส่งโดยประชากรผู้รับทั้งหมด
ฟังก์ชั่น
จุดภาพชัดคือส่วนหนึ่งของเรตินาที่มีหน้าที่ในการมองเห็นที่ชัดเจน (จุด) และการจดจำสี ต้องขอบคุณความหนาแน่นสูงสุดของตัวรับแสง (ส่วนใหญ่เป็นรูปกรวย) และการจัดระเบียบของการเชื่อมต่อของเส้นประสาท
การมองเห็นจุดช่วยให้คุณอ่าน ร้อยเข็มเย็บผ้า จดจำใบหน้า ดูป้ายถนนขณะขับรถ และแยกแยะรายละเอียดและวัตถุขนาดเล็กมาก สิ่งนี้อธิบายได้ว่าทำไมโรคจุดภาพชัดมีผลเสียทันทีต่อการทำงานของการมองเห็น
มีส่วนร่วมในวิสัยทัศน์
มาคูลามีหน้าที่ในการมองเห็นจากส่วนกลาง (กล่าวคือ ช่วยให้เราเพ่งสายตาไปที่ศูนย์กลางของลานสายตา ตรงหน้าเรา) และมีความละเอียดอ่อนกว่าในการแยกแยะรายละเอียดได้ชัดเจนกว่าส่วนอื่นๆ ของเรตินา ที่จริงแล้วที่นี่มีรังสีแสงจำนวนมากที่สุดกระจุกตัวอยู่
เมื่อเราจ้องไปที่วัตถุ โฟตอนที่ปล่อยออกมาหรือสะท้อนแสงหลังจากผ่านกระจกตา รูม่านตาและเลนส์จะถูกหยิบขึ้นมาโดยกรวยของจุดภาพ เซลล์รับแสงเหล่านี้สัมพันธ์กับชุดของเซลล์ประสาทที่อยู่ในชั้นม่านตาอีกชั้นหนึ่ง หน้าที่ของพวกมันประกอบด้วยการเปลี่ยนสิ่งเร้าแสงเป็นแรงกระตุ้นไฟฟ้าเคมี ซึ่งช่วยให้ส่งผ่านไปตามทางเดินแสงจากเส้นประสาทตาไปยังสมอง
โรค Maculopathies
มีหลายโรคที่มีผลต่อจุดภาพชัด ในหมู่เหล่านี้รูปแบบทางพันธุกรรมและได้มามีความโดดเด่น

การมีส่วนร่วมของจอประสาทตาสามารถเกิดขึ้นได้ในโรคทางระบบ เช่น เบาหวาน (เบาหวานขึ้นจอตา)
นอกจากนี้ยังมี maculopathies ที่เกิดจากการรับประทานยาบางชนิด (เช่น ยาต้านมาเลเรีย tamoxifen, thioridazine และ chlorpromazine) หรือจากภาวะแทรกซ้อนหลังการผ่าตัด (post-surgical cystoid macular edema)
จอประสาทตาเสื่อมตามอายุ
จอประสาทตาเสื่อมตามอายุเป็นพยาธิสภาพที่พบบ่อยที่สุดของจุดภาพชัดและเป็นสาเหตุหลักของการตาบอดหลังจากอายุ 55 ปีในประเทศที่พัฒนาแล้ว โรคนี้เป็นโรคเรื้อรังที่มีลักษณะเฉพาะโดยการเปลี่ยนแปลงที่ก้าวหน้าในเรตินา เยื่อหุ้มของ Bruch และคอรอยด์
การเสื่อมสภาพตามอายุสามารถพัฒนาเป็นสองรูปแบบ:
- จอประสาทตาเสื่อมแบบแห้ง (atrophic): การลุกลามช้าเป็นรูปแบบที่พบบ่อยที่สุด (ประมาณ 80% ของผู้ป่วย) มันเริ่มต้นด้วยการก่อตัวของโปรตีนสีเหลืองและการสะสมของน้ำตาลในเลือดที่เรียกว่า "drusen" การลดลงหรือการหายตัวไป (ฝ่อ) เซลล์ของจุดภาพชัดทำให้การมองเห็นลดลงทีละน้อย
- จอประสาทตาเสื่อมแบบเปียก (neovascular): การมองเห็นที่ประนีประนอมเร็วขึ้นมีลักษณะโดยการเติบโตของหลอดเลือดผิดปกติจากคอรอยด์ในการติดต่อกับ macula; การบิดเบือนของการมองเห็นเกิดจากการรั่วของเลือดและของเหลวจากหลอดเลือดที่เพิ่งสร้างใหม่ซึ่งรวบรวมใต้จุดด่างและยกขึ้น จอประสาทตาเสื่อมแบบเปียกจะรุนแรงกว่าแบบแห้ง เนื่องจากอาจทำให้สูญเสียการมองเห็นส่วนกลางอย่างรวดเร็วและรุนแรง (เกิดจากการทำให้เกิดแผลเป็นในหลอดเลือด)
สาเหตุของ maculopathies เหล่านี้ยังไม่ชัดเจน อย่างไรก็ตาม มีการระบุปัจจัยทางพันธุกรรม เมแทบอลิซึม และพฤติกรรมหลายอย่างที่สามารถเพิ่มความเสี่ยงต่อการเสื่อมสภาพของเนื้อเยื่อภาพ ซึ่งรวมถึงการสูบบุหรี่ การได้รับแสงแดดจัดเป็นเวลานาน ความดันโลหิตสูง และระดับคอเลสเตอรอลในเลือดสูง อาหารที่สมดุล อุดมไปด้วยผักและผลไม้และไขมันสัตว์ต่ำ การเลิกบุหรี่และการตรวจตามระยะโดยจักษุแพทย์เป็นวิธีที่มีประสิทธิภาพมากที่สุดในการลดความเสี่ยงและจับสัญญาณของโรคตั้งแต่เนิ่นๆ
จอประสาทตาเสื่อมจากกรรมพันธุ์
ผู้ป่วยที่มีอายุต่ำกว่า 55 ปีสามารถเริ่มมีอาการจอประสาทตาเสื่อมได้หลายรูปแบบ โรคที่เริ่มมีอาการในระยะเริ่มต้นเหล่านี้จำนวนมากได้รับการถ่ายทอดทางพันธุกรรมและถูกกำหนดให้ถูกต้องมากขึ้นว่าเป็นจอประสาทตาเสื่อม
โรคของ Stargardt (หรือโรคจอประสาทตาเสื่อมในเด็กและเยาวชน) มักเริ่มต้นในวัยเด็กและวัยรุ่น และมักสืบทอดมาจากลักษณะด้อยแบบ autosomal การลดลงอย่างต่อเนื่องของการมองเห็นส่วนกลางที่เกี่ยวข้องกับโรคนี้เกิดจากการตายของเซลล์รับแสงในจุดภาพชัดและโดยการมีส่วนร่วมของเยื่อบุผิวเม็ดสีเรตินา
maculopathies ที่สืบทอดมาอื่น ๆ ได้แก่ retinitis pigmentosa ระยะสุดท้ายและโรค Best's (หรือ vitelliform dystrophy)
จอประสาทตาเสื่อม
ภาวะสายตาสั้นสายตาสั้นเกิดขึ้นในผู้ที่มีภาวะสายตาสั้นเสื่อมหรือพยาธิสภาพ ซึ่งเป็นภาวะที่มีลักษณะโดยการเพิ่มขึ้นของความยาวตามแนวแกนของดวงตา (มากกว่า 26 มม.) และข้อบกพร่องในการหักเหของแสงมากกว่า 6 ไดออปเตอร์ ภาวะสายตาสั้นในสายตาเกิดขึ้นจากชุดของการเปลี่ยนแปลงทางกายวิภาค: เรตินาไม่สามารถปรับตัวให้เข้ากับการยืดตัวของหลอดไฟได้ดี ดังนั้นจึงเกิดความเครียดหรือรอยโรคที่ขอบ (น้ำตาเล็กน้อย)
ภาวะสายตาสั้นทางพยาธิวิทยา อาจมีอาการตกเลือดในจุดภาพชัดเมื่อการมองเห็นลดลงอย่างกะทันหัน บางครั้งอาจเกิดการบิดเบือนของภาพ การโค่นล้มของสถาปัตยกรรมปกติของจุดภาพชัดและทำให้สูญเสียการมองเห็นอย่างรุนแรง
รอยย่นของเม็ดสี
รอยย่นของจอประสาทตาประกอบด้วยการพัฒนาของเยื่อโปร่งแสงบาง ๆ (เรียกว่า epiretinal) บนพื้นผิวด้านในของเรตินา เหนือจุดภาพชัด ฟิล์มประเภทนี้สามารถหดตัวและนำไปสู่การย่นของพื้นที่ส่วนกลางของเรตินาทำให้การทำงานปกติของมันเปลี่ยนไป
รูพรุน
หลุมจุดภาพชัดคือรอยร้าวเล็กๆ ที่ส่งผลต่อความหนาทั้งหมดของเนื้อเยื่อเรตินาและเกี่ยวข้องกับบริเวณโฟฟัล
ข้อบกพร่องนี้เกี่ยวข้องกับเงื่อนไขทางพยาธิวิทยาหลายประการ: การดึง vitreo-macular (เกิดจากการก่อตัวของเยื่อหุ้มเซลล์ epiretinal), เหตุการณ์ที่กระทบกระเทือนจิตใจ, ความเสื่อมของสายตาสั้น, การอุดตันของหลอดเลือดและจอประสาทตาจากความดันโลหิตสูง อาการเริ่มต้นของรูจุดภาพชัด ได้แก่ ตาพร่ามัว scotoma และภาพบิดเบี้ยว
อาการของโรคมาคูลาพาที
ไม่ใช่เรื่องง่ายเสมอไปที่จะสังเกตเห็นการเริ่มต้นของพยาธิวิทยาโดยเฉพาะอย่างยิ่งเมื่อส่งผลต่อดวงตาเพียงข้างเดียว
อาการหลักของ maculopathy ได้แก่:
- ลดการมองเห็นจากส่วนกลางด้วยความถาวรของอุปกรณ์ต่อพ่วง
- การบิดเบือนของภาพ (เช่น เส้นตรงอาจดูเหมือนโค้ง วัตถุปรากฏออฟเซ็ตในรูปร่างและขนาด)
- การรับรู้สีเปลี่ยนไปซึ่งปรากฏจางลง
- ความไวต่อคอนทราสต์ลดลง;
- การแสดงตนของ "พื้นที่มืดหรือว่างเปล่าตรงกลางลานสายตา (scotoma)"
การเสียรูปจากศูนย์กลางของภาพ (metamorphopsia) ตรวจพบผ่าน "ตาราง Amsler" ซึ่งเป็นรูปแบบของเส้นตรงตั้งฉากบนพื้นหลังสีดำหรือสีขาวที่มีจุดศูนย์กลาง ระหว่างการประเมินอย่างง่ายนี้ ผู้ป่วยจะปิดตาข้างหนึ่งและ จ้องไปที่บริเวณตรงกลาง โดยให้ตารางอยู่ห่างจากใบหน้า 12-15 เซนติเมตร หากมองปกติ เส้นตารางทั้งหมดรอบจุดจะเป็นเส้นตรง เว้นระยะเท่าๆ กัน และไม่มีส่วนที่ขาดหาย หากมีการบิดเบี้ยวของเส้นตรงเข้า พื้นที่การมองเห็นส่วนกลางหรือจุดสีเทาปรากฏขึ้นซึ่งครอบคลุมสิ่งที่ได้รับการแก้ไข อย่างไรก็ตาม มีความเป็นไปได้ที่จะสงสัยว่าเป็นโรคที่เกี่ยวข้องกับจุดด่าง
เพื่อประเมินการทำงานของจุดภาพชัดและตรวจสภาพของจอประสาทตา ดังนั้น จึงจำเป็นต้องวัดความคมชัดของภาพและวิเคราะห์อวัยวะด้วย ophthalmoscope เพื่อให้วินิจฉัย maculopathy ได้อย่างถูกต้อง ผู้ป่วยยังสามารถตรวจด้วยเครื่องมือ เช่น "OCT ( Optical Coherence Tomography), Fluorangiography และ Indocyanine Green Angiography"